Antiarytmika og behandling af ventrikulær takykardi og ventrikelflimren
Denne manual indeholder anbefalinger til behandling af ventrikulære takyarytmier (VT, VF). Den er primært beregnet til brug i en akut situation. Manualen indeholder følgende afsnit (klik for at navigere til afsnittet):
- Klassificering af antiarytmiske lægemidler.
- Klassificering af ventrikulære takyarytmier.
- Generelle principper for behandling af VT/VF.
- Antiarytmiske midler: doser, indikationer og kontraindikationer.
Singh-Vaughan Williams klassifikation af antiarytmiske lægemidler
Antiarytmika påvirker funktionen af hjertets ionkanaler. Disse midler er klassificeret i henhold til Singh-Vaughan Williams -klassifikationen (tabel 1). Midler med fed skrift bruges ofte til at forebygge eller behandle akutte og subakutte ventrikulære arytmier. Singh-Vaughan Williams-klassifikationen gør det ikke klart, at størstedelen af disse midler har effekt på flere af hjertets ionkanaler (Dan et al.).
Tabel 1. Singh-Vaughan Williams-klassifikation af antiarytmiske lægemidler
| Klasse | Definition | Midler |
|---|---|---|
| Klasse IA | Na kanalblokker med intermediær offset-kinetik | Ajmalin, Cibenzolin, Disopyramid, Pilsicainid, Procainamid, Quinidin |
| Klasse IB | Na kanalblokker med hurtig offset-kinetik | Lidocain, Mexiletin, Phenytoin |
| Klasse IC | Na kanalblokker med langsom offset-kinetik | Flecainid, Propafenon |
| Klasse II | Beta-adrenerge blokkere (antagonister) | Atenolol, Carvedilol, Esmolol, Metoprolol, Nadolol, Propranolol |
| Klasse III | K kanalblokkere (forlænger aktionspotentialet) | Amiodaron, Dronedaron, Dofetilid, Ibutid, Sotalol |
| Klasse IV | Ikke-dihydropyridin L-typeCa2-kanalblokkere | Diltiazem, Verapamil |
Klassificering af ventrikulær takykardi (VT)
| Ventrikulær arytmi | Definition og klassifikation |
|---|---|
| Ventrikulær takykardi (VT) | Definition: ≥3 på hinanden følgende QRS-komplekser genereret i ventriklerne ved >100 bpm (cykluslængde: <600 ms). Klassificering i henhold til varighed: – Vedvarende VT: VT >30 sekunder eller VT <30 sekunder afsluttet med behandling. – Ikke-vedvarende VT (NSVT): VT med ≥3 slag og spontan afslutning. Klassificering i henhold til morfologi: – Monomorf VT: VT med konstant QRS-morfologi. – Polymorf VT: VT med variationer i QRS-morfologi fra slag til slag. – Bidirektionel VT: VT med skiftende QRS-akse. Forekommer ved CPVT (katekolaminerg polymorf VT) eller digitalis-toksicitet. |
| Torsade de pointes (TdP) | En definition: Polymorf VT, der skyldes lang QT-syndrom (LQTS). TdP forekommer udelukkende hos personer med LQTS (medfødt eller erhvervet). VT er polymorf med en gradvis ændring i QRS-amplituden, ofte med vridning af QRS-komplekset omkring den isoelektriske linje. De fleste patienter har QTc >500 ms under sinusrytme. TdP udløses typisk af en lang-kort koblingssekvens. Almindelige scenarier, der fører til TdP: (1) acceleration af sinusrytmen (takykardiafhængig torsade, almindelig hos spædbørn, forårsager ofte T-bølge alternans); (2) deceleration af hjertefrekvensen (pauseafhængig torsade, almindelig hos voksne). Ved pauseafhængig torsade de pointes resulterer et pludseligt fald i hjertefrekvensen (f.eks. på grund af sinuspause eller post-VPC-pause) i en forøgelse af den tidlige efterpolariseringsamplitude (typisk set med stor T-bølgeamplitude) og QT-forlængelse. |
| Ventrikelflagren | Monomorf VT med en hastighed på ~300 bpm (cykluslængde 200 ms). |
| Ventrikelflimmer | Uregelmæssige, hurtige (>300 bpm) ventrikulære depolarisationer med meget uregelmæssige bølgeformer (ingen synlige QRS-bølgeformer) |
| VT/VF-storm (elektrisk storm) | ≥3 episoder med vedvarende VT, VF eller passende stød fra en ICD inden for 24 timer. |
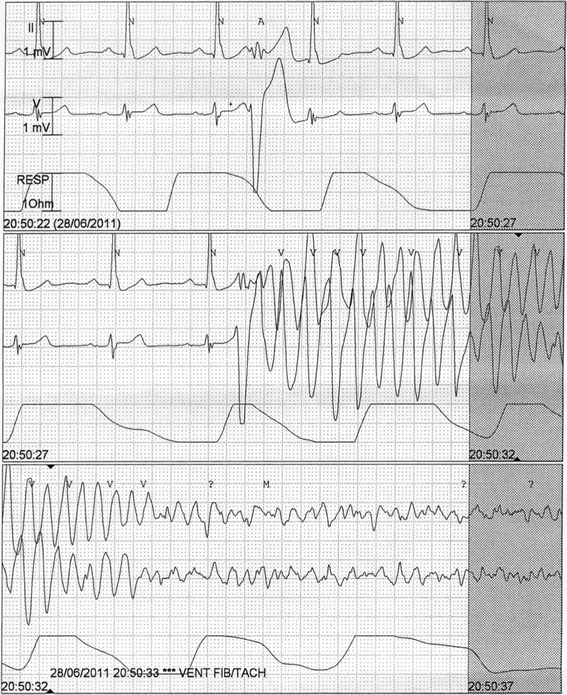
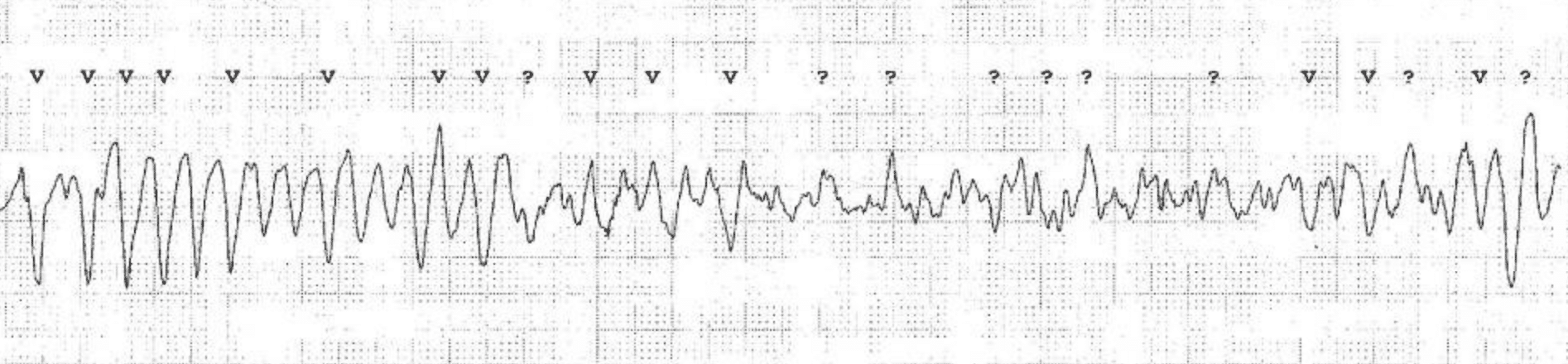
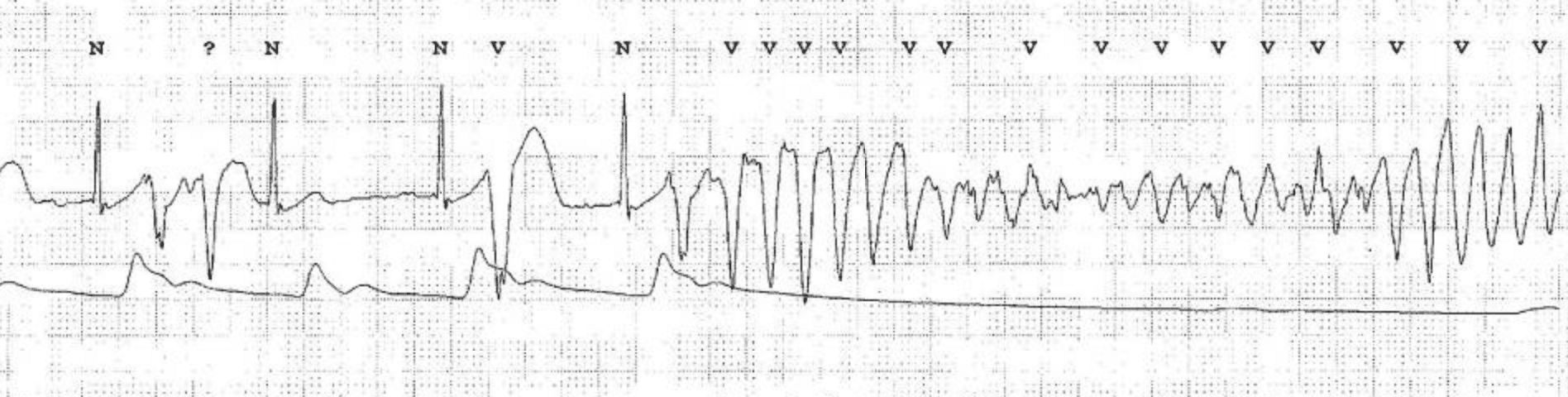
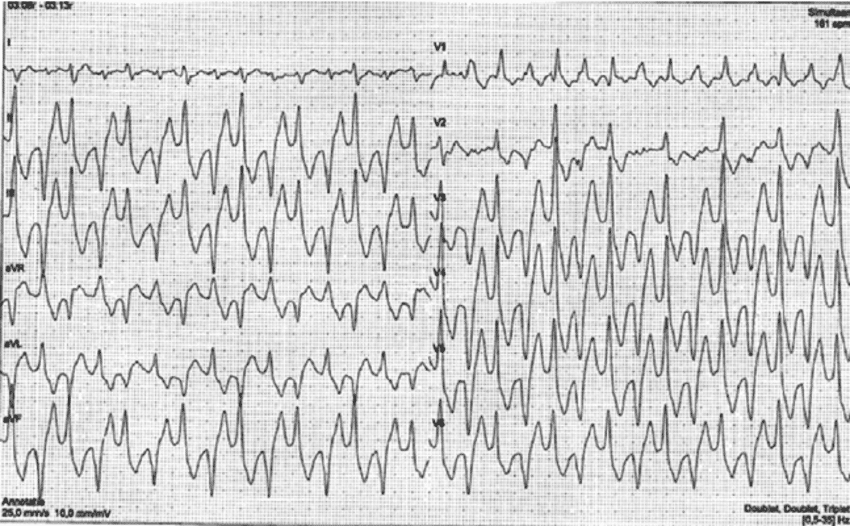
Generelle principper
- Risikoen for degeneration til ventrikelflimmer (VF) er væsentligt højere ved polymorf VT sammenlignet med monomorf VT. Igangværende myokardieiskæmi er den mest almindelige årsag til polymorf VT.
- Søg altid efter og korriger reversible årsager til ventrikulære arytmier. Disse bør behandles samtidig med indgivelse af antiarytmiske midler. Akut dekompenseret hjertesvigt, akut myokardieiskæmi, elektrolytforstyrrelser (hypokaliæmi, hypomagnesiæmi) osv. er sådanne årsager.
- I forbindelse med antiarytmika defineres strukturel hjertesygdom (SHD) som iskæmisk hjertesygdom, valvulær hjertesygdom, medfødt hjertesygdom, ventrikelhypertrofi eller myokardiesygdom. Strukturel hjertesygdom giver en betydelig risiko for ventrikulære arytmier og en betydelig risiko for proarytmiske virkninger af antiarytmika. Mens flere antiarytmiske lægemiddelklasser er tilgængelige til akut behandling af VT/VF hos disse patienter, er langtidsbehandling for det meste begrænset til amiodaron, betablokkere eller sotalol. Hos patienter med strukturel hjertesygdom anses kun amiodaron og betablokkere for at være sikre (med hensyn til proarytmiske virkninger) til langtidsbrug uden implantation af en ICD.
- Amiodaron er sikkert og effektivt ved tilstedeværelse af betydelig strukturel hjertesygdom (herunder stærkt reduceret ejektionsfraktion), med undtagelse af patienter med ventrikulær takykardi eller ventrikelflimmer forårsaget af QT-forlængelse (lang QT-syndrom). Det er usandsynligt, at amiodaron fremkalder farlig QT-forlængelse hos patienter med normalt QT-interval; det kan dog fremkalde dødelige arytmier hos patienter med allerede eksisterende QT-forlængelse (medfødt eller erhvervet). Lidocain er sikkert og effektivt ved ventrikulære arytmier forårsaget af QT-forlængelse (lang QT-syndrom).
- Det er vigtigt at skelne mellem polymorf VT og torsade de pointes, da amiodaron (den mest almindelige førstelinjebehandling) er kontraindiceret ved torsade de pointes, fordi yderligere QT-forlængelse (fremkaldt af amiodaron) kan forårsage degeneration til ventrikelflimmer og asystoli. En polymorf VT kan dog udvise den karakteristiske vridning af punkterne, der ses ved torsade de pointes. En diagnose af TdP bør stilles, hvis en polymorf VT forekommer hos en patient med et QTc-interval >480 ms (QTc >500 ms hos de fleste patienter).
- Klasse III-midler (amiodaron, dronedaron, dofetilid, ibutid, sotalol) bør undgås hos personer med høj risiko for QT-forlængelse. QT-forlængelse >60 ms fra baseline eller QTc >500 ms, T-bølge alternans, udtalt T-U-bølgeforvrængning efter en pause og ny ventrikulær ektopi er risikofaktorer for torsade de pointes efter indledning af klasse III-midler (Dan et al).
- Blandt de antiarytmiske midler er det kun betablokkere, der har vist sig at give langvarig beskyttelse mod pludseligt hjertestop (SCA) og pludselig hjertedød (SCD). Andre antiarytmiske lægemidler har ikke vist sig effektive til forebyggelse af SCD i randomiserede, kontrollerede forsøg. ICD’er er effektive til langtidsforebyggelse af SCD (Zipes et al, Priori et al). Betablokkere er også effektive til behandling af akut ventrikulær takykardi, uanset type.
- Hvis antiarytmiske midler ikke kan behandle monomorf VT, bør kateterablation overvejes som et effektivt alternativ (Tung et al).
- Akut koronarangiografi bør overvejes hos alle patienter med ventrikulære arytmier, der potentielt er forårsaget af myokardieiskæmi. Koronarangiografi bør også overvejes i følgende scenarier:
- Nyopstået ventrikulær arytmi i fravær af en klar (ikke-iskæmisk) årsag.
- Hos patienter, der udvikler ventrikulære arytmier efter for nylig at have gennemgået en koronar intervention (stenttrombose er meget sandsynligt i disse scenarier).
- Administration af profylaktisk lidokain ved tilbagevenden til spontan cirkulation (ROSC) efter hjertestop uden for hospital (OHCA) er forbundet med færre tilbagevendende VF/VT-stop. Lidokain kan således bruges som profylakse efter OHCA. Om det samme gælder for amiodaron, er endnu uvist (Kudenchuck et al).
Ikke-vedvarende ventrikulær takykardi (NSVT)
- Patienter uden strukturel hjertesygdom:
- Førstevalgsbehandling: Betablokkere eller verapamil er normalt effektive.
- Andenvalgsbehandling: amiodaron eller sotalol.
- Patienter med strukturel hjertesygdom:
- Førstevalgsbehandling: betablokkere, verapamil og amiodaron.
- Sotalol kan gives til patienter med moderat strukturel hjertesygdom, herunder iskæmisk hjertesygdom. Overvej implantation af en ICD, hvis sotalol er nødvendig som profylakse.
- Klasse IC-lægemidler (flecainid, propafenon) anvendes kun i fravær af iskæmi, tidligere myokardieinfarkt og strukturel myokardiesygdom.
Vedvarende ventrikulær takykardi
- Førstevalgsbehandling: betablokkere, amiodaron, lidocain, procainamid.
- Andenvalgsbehandling: Sotalol.
Idiopatisk ventrikulær takykardi
- Idiopatisk ventrikulær takykardi defineres som ventrikulær takykardi i fravær af strukturel hjertesygdom, genetiske former for ventrikulær takykardi, herunder kanalopatier. Disse arytmier stammer for det meste fra den højre ventrikulære udstrømningskanal (RVOT), det venstre ventrikulære fascikulære system (LVFS) eller mitral annulus.
- Førstevalgsbehandling: Betablokkere er normalt effektive til behandling af idiopatisk VT. Betablokkere skal titreres til den maksimalt tolererede dosis.
- Andenvalgsbehandling: Klasse IV-midler (verapamil).
- Tredjevalgsbehandling: amiodaron, sotalol, flecainid, mexiletin eller propafenon er tilgængelige som tredjevalgsalternativer.
- Kateterablation bør overvejes, hvis betablokkere ikke virker.
Ventrikulær takykardi ved strukturel hjertesygdom
- Førstevalgsbehandling: Betablokkere.
- Andenvalgsbehandling: Betablokkere er ofte utilstrækkelige og kan derfor kræve kombinationsbehandling med amiodaron.
- Tredjevalgsbehandling: Monoterapi med sotalol.
- Monoterapi med betablokker er ringere end monoterapi med sotalol eller kombinationsbehandling med amiodaron og betablokker (Connolly et al).
Polymorf ventrikulær takykardi og fibrillation ved strukturel hjertesygdom med normalt QT-interval
- Førstevalgsbehandling: Betablokkere, amiodaron (150-300 mg i.v. bolus over 10 minutter) eller lidokain (1 mg/kg i.v. bolus over 5 minutter). Umiddelbar koronarangiografi er indiceret, når iskæmi er en sandsynlig årsag.
- Yderligere behandlinger:
- Amiodaron eller lidokain.
- Dyb sedation og mekanisk ventilation
- Kateterablation
- Neuraksialmodulation (Tung et al).
- Katekolaminerg polymorf VT (CPVT) reagerer typisk på betablokkere. Flecainid kan overvejes, hvis betablokkere ikke virker. En ICD skal overvejes, hvis betablokkere ikke virker.
- Brugadas syndrom forårsager polymorf VT, som reagerer på quinidin og isoproterenol.
Polymorf ventrikulær takykardi hos patienter med QT-forlængelse
Polymorf ventrikulær takykardi, der opstår under QT-forlængelse, med den karakteristiske vridning af punkterne, kaldes torsade de pointes (TdP). Risikoen for degeneration til ventrikelflimmer og hjertestop er høj. Torsade de pointes behandles på følgende måde:
- Magnesiumsulfat 2 g i.v., uanset niveauet af magnesiumi serum. Magnesiuminjektioner kan gentages, og der bør startes en infusion.
- Genopfyld serumkalium til niveauer omkring 4,5 til 5,0 mmol/L.
- Torsade de pointes, der opstår under bradykardi eller lange pauser, kan modvirkes ved at øge hjertefrekvensen (>70 slag pr. minut [bpm])
[bpm] ):- Hvis patienten har en pacemaker, skal du øge pacingfrekvensen.
- Hvis der ikke er en pacemaker, startes infusion af isoproterenol.
- Midlertidig pacing kan være nødvendig, indtil isopreterenol kan påbegyndes.
- Lidocain 1 mg/kg i.v. bør overvejes til alle patienter med torsade de pointes.
Ventrikulære arytmier ved akut koronarsyndrom (ustabil angina, NSTEMI, STEMI)
- Brugen af betablokkere ved akut koronarsyndrom er stadig omdiskuteret. Tidlige studier antydede, at betablokkere kan begrænse infarktets størrelse og forhindre pludselig hjertedød (Braunwald et al.). Betablokkere anses for at være sikre i den tidlige fase af akut koronarsyndrom (i fravær af akut hjertesvigt) og vil sandsynligvis reducere forekomsten af ventrikulære arytmier (VT, VF) og hjertestop. Korttidsvirkende betablokkere kan påbegyndes tidligt (inden for 48 timer).
- Betablokkere er effektive til behandling af monomorf og polymorf VT.
- Revaskularisering er meget vigtig for at forhindre tilbagevendende ventrikulære arytmier (VT, VF) og pludselig hjertedød.
- Amiodaron bør overvejes, hvis betablokkere og revaskularisering ikke er tilstrækkeligt til at fjerne arytmierne.
- Lidocain er lige så effektivt som amiodaron og bør foretrækkes til patienter med hypotension (amiodaron kan forværre hypotensionen og forårsage kardiogent chok).
Dysfunktion i venstre ventrikel
- Betablokkere reducerer risikoen for pludseligt hjertestop hos personer med hjertesvigt (Packer et al.).
- Randomiserede forsøg har vist, at en ICD øger overlevelsen hos patienter med hjertesvigt. Amiodaron er kun førstevalgsbehandling, hvis en ICD ikke er tilgængelig.
- Optimering af hjertesvigtbehandling med evidensbaserede lægemidler (betablokkere, ARNI, ACEi/ARB, MRA, SGLT2-hæmmere) er formodentlig det mest effektive middel til at reducere forekomsten af ventrikulære arytmier.
Antiarytmisk lægemiddelbehandling ved arvelige arytmopatier og kanalopatier
Ventrikulære arytmier ved arytmogene kardiomyopatier og kanalopatier behandles for det meste med antiarytmiske midler.
- ARVC (arytmogen højre ventrikel kardiomyopati): ARVC forårsager typisk monomorf VT. Disse arytmier kan kontrolleres med amiodaron eller sotalol.
- HCM (hypertrofisk kardiomoypati): HCM forårsager typisk atrieflimren, atrieflagren og ventrikelflimren (VF). Ventrikelflimmer behandles med amiodaron.
- LQTS (lang QT-syndrom): Flere betablokkere er meget effektive, f.eks. propranolol, nadolol, metoprolol og bisoprolol. Mexiletin, flecainid og ranolazin anvendes ved LQT3-syndrom.
- Brugadas syndrom: Ventrikulære arytmier (polymorf VT) forebygges og behandles med quinidin. Akut behandling omfatter infusion af isoproterenol. En ICD kan være berettiget.
- CPVT (katekolaminerg polymorf VT): Betablokade (fortrinsvis nadolol) er førstevalgsbehandling, og flecainid kan tilføjes.
- Tidligt repolariseringssyndrom, kort QT-syndrom: Quinidin er førstevalgsbehandling.
Behandling af proarytmiske effekter: arytmier forårsaget af antiarytmiske midler
- Risikofaktorer: høj medicindosis, kombinationsbehandling med flere antiarytmika, strukturel hjertesygdom (iskæmisk hjertesygdom, hjertesvigt osv.), kvindeligt køn, høj alder, nyresvigt, leversvigt. Antiarytmiske lægemidler kan afsløre underliggende genetiske arytmier (f.eks. flecainid og Brugadas syndrom).
- Overvåg hjerterytmen, QRS-varigheden og QTc-intervallet, når du påbegynder antiarytmisk behandling (sammenlign flere 12-afledningers EKG’er før og efter indgivelse af lægemidlet). For klasse III-midler er QT-forlængelse >60 ms fra baseline eller QTc >500 ms, T-bølge alternans, udtalt T-U-bølgeforvrængning efter en pause og ny ventrikulær ektopi risikofaktorer for torsade de pointes (Dan et al.). Klasse IA-midler (ajmalin, cibenzolin, disopyramid, pilsicainid, procainamid, quinidin) og klasse III-midler (amiodaron, dronedaron, dofetilid, ibutilid, sotalol) er mest tilbøjelige til at forårsage torsade de pointes.
- Flecainid, propafenon, mexiletin, disopyramid og quinidin er kontraindiceret hos patienter, der tidligere har haft myokardieinfarkt.
- Amiodaron forårsager sjældent TdP.
- Digitalis kan forårsage de fleste bradyarytmier og takyarytmier, herunder VT.
Håndtering
- Seponér det skyldige middel.
- Søg efter og korriger igangværende myokardieiskæmi, hypokaliæmi, hypomagnesiæmi, bradykardi, QT-forlængelse.
- Behandling af lægemiddelinduceret TdP:
- Magnesiumsulfat 2 g i.v., uanset niveauet af magnesiumi serum. Magnesiuminjektioner kan gentages, og der bør startes en infusion.
- Genopfyld serumkalium til niveauer omkring 4,5 til 5,0 mmol/L.
- Torsade de pointes, der opstår under bradykardi eller lange pauser, kan modvirkes ved at øge hjertefrekvensen (>70 slag pr. minut [bpm])
[bpm] ):- Hvis patienten har en pacemaker, skal du øge pacingfrekvensen.
- Hvis der ikke er en pacemaker, startes infusion af isoproterenol.
- Midlertidig pacing kan være nødvendig, indtil isopreterenol kan påbegyndes.
- Lidocain 1 mg/kg i.v. bør overvejes til alle patienter med torsade de pointes.
- Behandling af arytmier forårsaget af klasse I-midler:
- Førstevalgsbehandling: Betablokkere eller calciumantagonister (i.v.) for at kontrollere ventrikelfrekvensen. Infusion af natriumbikarbonat kan afslutte VT.
- Behandling af arytmier forårsaget af flecainid:
- Førstevalgsbehandling: betablokkere.
- Arytmier på grund af digitalis-toksicitet:
- Giv kalium, sigt efter høj normal kalium (4,5-5,0 mEq/L).
- Giv betablokkere, lidokain og/eller digitalis-specifikke antistoffer.
- Isoproterenol-infusion eller pacing er effektivt, når digitalis forårsager bradyarytmier.
Håndbog om lægemidler
Klasse III antiarytmiske lægemidler
Amiodaron
| Lægemiddel | Amiodaron |
| Varemærker | Nexterone, Pacerone, Cordarone |
| Indikationer | Ventrikulær takykardi (VT) Ventrikelflimren (VF) For tidlige ventrikulære slag (PVB) Atriale takyarytmier (atrieflimren) Kardiopulmonal genoplivning (HLR) |
| Virkningsmekanisme | Amiodaron er et antiarytmisk middel i klasse III og forlænger fase 3 af hjertets aktionspotentiale. |
| Mål for receptorer | INa,ICa,IKr,IK1,IKs,Ito, Beta receptor, Alpha receptor, nuklear T3 receptor |
| EKG-effekter | Sinusfrekvensen sænkes PR forlænget QRS forlænget QTc forlænget AV-nodal refraktæritet øget |
| Levering | IV, PO |
| Dosis | VF/pulsløs VT (hjertestop): 300 mg IV bolus i 20 ml glukose. Kan gentages. Stabil VT: 150 mg bolus over 10 minutter, derefter 1 mg/min over 6 timer, derefter 0,5 mg/min over 18 timer. Vedligeholdelsesdosis er 0,5 mg/min IV. Daglig infusionsdosis: 1200 mg pr. 24 timer. Skift til oral behandling, når ventrikulære arytmier er under kontrol: 400 mg hver 8. til 12. time i 1-2 uger, derefter 300-400 mg dagligt. Brug om muligt 200 mg daglig PO-dosis til langtidsbrug. Indhent undersøgelser af skjoldbruskkirtelfunktionen, hvis langtidsbehandling kan være nødvendig. |
| T1/2 | Amiodaron har en meget lang halveringstid (26-107 dage) og forbliver i kroppen i flere måneder. |
| Kontraindikationer | Præeksitation (WPW-syndrom) Lang QT-syndrom (medfødt eller erhvervet) |
| Bivirkninger | Hjerte: Bradykardi. Forhøjet blodtryk. Thyreotoksisk (hypothyreose). QT-forlængelse (torsade de pointes, TdP). AV-blokke. Amiodaron kan sænke VT-frekvensen til under den programmerede ICD-detektionsfrekvens. Amiodaron øger DFT (defibrilleringstærskel). Andet:: Mikroaflejringer på hornhinden, abnormiteter i skjoldbruskkirtlen, ataksi, kvalme, opkast, forstoppelse, lysfølsomhed, misfarvning af huden, ataksi, svimmelhed, perifer neuropati, tremor, hepatitis, cirrose, lungefibrose eller pneumonitis. |
| Sammenligning | Amiodaron resulterede i væsentligt højere overlevelsesrater til hospitalsindlæggelse i et randomiseret forsøg, der sammenlignede amiodaron med lidokain for stødresistent ventrikelflimmer uden for hospital (Dorian et al, NEJM, 2002). |
Sotalol
| Lægemiddel | Sotalol |
| Varemærker | Betapace, Sorine, Sotylize, Sotacor |
| Indikationer | VT (ventrikulær takykardi) PVC (for tidlige ventrikulære komplekser) VF (ventrikulær fibrillation) |
| Virkningsmekanisme | Klasse III antiarytmisk middel med betablokerende aktivitet. |
| Receptor mål | IKr, Beta 1 og 2 receptor |
| EKG-effekter | Sinusfrekvensen sænkes QTc forlænget AV-nodal refraktæritet øges |
| Levering | IV, PO |
| Dosis | IV: 75 mg hver 12. time PO: 40-120 mg hver 12. time. Kan øge dosis hver tredje dag til maksimalt 320 mg/d |
| T1/2 | 12 h |
| Bivirkninger | Hjerte: Bradykardi, hypotension, hjertesvigt, synkope, TdP Andet: Træthed, svimmelhed, svaghed, dyspnø, bronkitis, depression, kvalme, diarré Sotalol nedsætter den defibrillatoriske tærskel. |
Betablokkere
Metoprolol
| Lægemiddel | Metoprolol |
| Varemærker | Dutoprol, Kapspargo, Lopressor, Lopressor Hct, Toprol, Toprol XL, Seloken |
| Indikationer | VT (ventrikulær takykardi) PVC (for tidlige ventrikulære komplekser) |
| Virkningsmekanisme | Sænker blodtrykket, reducerer hjertefrekvensen, myokardiets iltforbrug og myokardiets kontraktilitet. Blokerer proarytmisk sympatisk aktivitet. |
| Receptor mål | Beta 1 adrenerge receptorblokkere. |
| EKG-virkninger | Sinusfrekvensen sænkes AV-nodal refraktæritet øges |
| Levering | IV eller PO |
| Dosis | IV (nødstilfælde): 5 mg hvert 5. minut op til 15 mg. PO (stabile patienter): 25-200 mg dagligt af extended release. |
| T1/2 | 3-4 timer (øjeblikkelig frigivelse). 8 timer (forlænget frigivelse). |
| Bivirkninger | Hjerte: Bradykardi, hypotension, AV-blok. Øvrige: Svimmelhed, træthed, diarré, depression, dyspnø. |
Nadolol
| Lægemiddel | Nadolol |
| Varemærke | Corgard |
| Indikationer | VT (ventrikulær takykardi) PVC (for tidlige ventrikulære komplekser) LQTS (lang QT-syndrom) CPVT (katekolaminerg polymorf VT) |
| Virkningsmekanisme | Beta 1 og 2 adrenerge blokkere. Sænker blodtrykket, reducerer hjertefrekvensen, myokardiets iltforbrug og myokardiets kontraktilitet. Blokerer proarytmisk sympatisk aktivitet. |
| Mål for receptorer | Beta 1- og 2-receptorer |
| EKG-virkninger | Sinusfrekvensen sænkes AV-nodal refraktæritet øges |
| Levering | IV, PO |
| Dosis | PO: 40-320 mg dagligt |
| T1/2 | 20-24 h |
| Bivirkninger | Hjerte: Bradykardi, hypotension, hjertesvigt, AV-blok. Andre: Ødemer, svimmelhed, kolde ekstremiteter, bronkospasme. |
Esmolol
| Lægemiddel | Esmolol |
| Varemærke | Brevibloc |
| Indikationer | VT (ventrikulær takykardi) |
| Virkningsmekanisme | Beta 1 adrenerg blokering. Sænker blodtrykket, reducerer hjertefrekvensen, myokardiets iltforbrug og myokardiets kontraktilitet. Blokerer proarytmisk sympatisk aktivitet. |
| Molekylære mål | Beta 1-receptorer |
| EKG-virkninger | Sinusfrekvensen sænkes AV-nodal refraktæritet øges |
| Levering | IV, PO |
| Dosis | IV: 0,5 mg/kg bolus, derefter 0,05 mg/kg/min infusion. |
| T1/2 | 9 minutter |
| Bivirkninger | Bradykardi, hypotension, hjertesvigt, AV-blok. Svimmelhed, kvalme. |
Bisoprolol
| Lægemiddel | Bisoprolol |
| Varemærker | Ziac, Zebeta, Emconcor, Bisomyl |
| Indikationer | VT (ventrikulær takykardi) PVC (for tidlige ventrikulære komplekser) |
| Virkningsmekanisme | Beta 1 adrenerg blokering. Sænker blodtrykket, reducerer hjertefrekvensen, myokardiets iltforbrug og myokardiets kontraktilitet. Blokerer proarytmisk sympatisk aktivitet. |
| Molekylære mål | Beta 1-receptorer |
| EKG-virkninger | Sinusfrekvensen sænkes AV-nodal refraktæritet øges |
| Levering | IV, PO |
| Dosis | PO: 2,5-10 mg en gang dagligt |
| T1/2 | 9-12 h |
| Bivirkninger | Hjerte: Brystsmerter, bradykardi, AV-blok. Andre: Træthed, søvnløshed, diarré |
Carvedilol
| Lægemiddel | Carvedilol |
| Varemærke | Coreg |
| Indikationer | VT (ventrikulær takykardi) PVC (for tidlige ventrikulære komplekser) LQTS (lang QT-syndrom) |
| Virkningsmekanisme | Blokerer beta 1- og beta 2-adrenerge receptorer og alfa-adrenerge receptorer. Sænker blodtrykket, reducerer kontraktiliteten og blokerer den proarytmiske sympatiske aktivitet. |
| Molekylære mål | Beta 1- og beta 2-receptorer, alfa-receptor. |
| EKG-effekter | Sinusfrekvensen sænkes AV-nodal refraktæritet øges |
| Levering | IV, PO |
| Dosis | PO: 3,125-25 mg hver 12. time |
| T1/2 | 7-10 h |
| Bivirkninger | Hjerte: Bradykardi, hypotension, AV-blok. Andre: Ødemer, synkope, hyperglykæmi, svimmelhed, træthed, diarré |
Propranolol
| Lægemiddel | Propranolol |
| Varemærker | Hemangeol, Hemangiol, Inderal, Innopran |
| Indikationer | VT (ventrikulær takykardi) PVC (for tidlige ventrikulære komplekser) LQTS (lang QT-syndrom) |
| Virkningsmekanisme | Blokerer beta 1-, beta 2- og alfa-adrenerge receptorer. Sænker blodtrykket, reducerer kontraktiliteten og blokerer proarytmisk sympatisk aktivitet. Blokerer hjertets natriumkanaler. |
| Molekylære mål | Beta 1- og 2-receptorer,INa |
| EKG-effekter | Sinusfrekvensen sænkes AV-nodal refraktæritet øges |
| Levering | IV, PO |
| Dosis | IV: 1-3 mg q 5 min til i alt 5 mg PO, øjeblikkelig frigivelse: 10-40 mg q 6 h PO, forlænget frigivelse: 60-160 mg q 12 h |
| T1/2 | Umiddelbar frigivelse: 3-6 h Forlænget frigivelse: 8-10 h |
| Uønskede virkninger | Hjerte: Bradykardi, hypotension, hjertesvigt, AV-blok. Øvrige: Søvnforstyrrelser, svimmelhed, mareridt, hyperglykæmi, diarré, bronkospasme. |
Acebutolol
| Lægemiddel | Acebutolol |
| Varemærke | Sectral |
| Indikationer | VT (ventrikulær takykardi) PVC (for tidlige ventrikulære komplekser) |
| Virkningsmekanisme | Beta 1 receptor antagonist. Mild intrinsisk sympatomimetisk aktivitet. |
| Molekylære mål | Beta 1- og 2-receptorer, alfa-receptor. |
| EKG-effekter | Sinusfrekvensen sænkes AV-nodal refraktæritet øges |
| Levering | IV, PO |
| Dosis | PO: 200-1200 mg dagligt eller op til 600 mg bid. |
| T1/2 | Aktiv metabolit: 8-13 timer. Forlænget ved nedsat nyrefunktion. Metaboliseres i leveren. Udskilles i fæces (60 %) og urin (40 %). |
| Bivirkninger | Hjerte: Bradykardi, hypotension, hjertesvigt, AV-blok. Andre: Svimmelhed, træthed, angst, impotens, hyper-/hypoæstesi |
Klasse IC-midler
Lidokain
| Lægemiddel | Lidokain |
| Synonymer | Lidocaína, Lidocaina, Lidocaine, Lidocainum, Lignocaine |
| Varemærker | Xylocard |
| Indikationer | Enhver VT (ventrikulær takykardi), herunder torsade de pointes (langt QT-syndrom). Digitalis-induceret VT. Ventrikelflimren (VF). |
| Virkningsmekanisme | Klasse I-B antiarytmisk. |
| Receptor mål | INa |
| EKG-virkninger | QTc kan afkortes en smule |
| Effekter | Potent terminator af ventrikulære arytmier. |
| Levering | IV |
| Dosis | Forsyningsdosis: 1-1,5 mg/kg IV-bolus over 2-3 minutter. Infusionsdosis: 2 til 4 mg/min. Der kan gives yderligere bolus: 0.5 mg/kg gentaget hvert 5-10. minut. Maksimal kumulativ dosis: 3 mg/kg |
| Bivirkninger | Lidokain-toksicitet: døsighed, desorientering, paræstesi, trækninger, kramper. Toksicitet håndteres ved at nedsætte dosis med 50 % (samme bolus og derefter infusion 1 mg/min). Hjerte: Bradykardi, hæmodynamisk kollaps, AVB, sinusarrest. Andet: Delirium, psykose, krampeanfald, kvalme, tinnitus, dyspnø, bronkospasme |
Mexilitin
| Lægemiddel | Mexilitin |
| Indikationer | VT (ventrikulær takykardi) PVC (for tidlige ventrikulære komplekser) VT ved lang QT-syndrom (LQT3) Ventrikelflimren (VF) |
| Molekylære mål | INa |
| EKG-effekter | QTc kan forkortes en smule |
| T1/2 | 10-14 h. Metaboliseres i leveren. Udskilles i urinen. |
| Levering | IV |
| Dosis | PO: 150-300 mg q 8 h eller q 12 h |
| Bivirkninger | Hjerte: hjertesvigt, AV-blok. Andre: Svimmelhed, tremor, ataksi, paræstesier, kvalme, bloddyskrasier |
Klasse IC-midler
Flecainid
| Lægemiddel | Flecainid |
| Varemærker | Tambocor |
| Indikationer | VT (ventrikulær takykardi) PVC (præmature ventrikulære komplekser), i fravær af strukturel hjertesygdom. (CPVT) |
| Receptor mål | INa,IKr,IKur |
| EKG-effekter | PR forlænget QRS forlænget |
| Levering | IV, PO |
| Dosis | PO: 50-200 mg hver 12. time. |
| T1/2 | 7-22 timer Metab: H Ekskr: U |
| Bivirkninger | Hjerte: Sinusknudedysfunktion, AVB, lægemiddelinduceret Brugadas syndrom, monomorf VT hos patienter med myokardiear, forværring af HFrEF. Flecainid forårsager øget defibrilleringstærskel. Andre bivirkninger: Svimmelhed, tremor, synsforstyrrelser, dyspnø, kvalme |
Propafenon
| Lægemiddel | Propafenon |
| Varemærke | Rythmol |
| Indikationer | VT (ventrikulær takykardi) PVC (præmature ventrikulære komplekser), i fravær af strukturel hjertesygdom. |
| Virkningsmekanisme | Propafenon hæmmer natriumkanaler (INa) for at begrænse natriumindtrængningen i hjertecellerne, hvilket resulterer i reduceret excitation. |
| Molekylært mål | INa,IKr,IKur, Beta-receptor, Alfa-receptor |
| EKG-effekter | PR forlænget QRS forlænget; øget DFT |
| T1/2 | Ekstensive metabolisatorer: 2-10 timer. Dårlige metabolisatorer: 10-32 h. Metaboliseres i leveren. Udskilles i urinen. |
| Levering | IV |
| Dosis | PO: Umiddelbar frigivelse: 150-300 mg hver 8. time Forlænget frigivelse: 225-425 mg q 12 h |
| Bivirkninger | Hjerte: HF, AVB, lægemiddelinduceret Brugada-syndrom Øvrige: Svimmelhed, træthed, kvalme, diarré, xerostomi, tremor, sløret syn |
Klasse IV-midler (calciumkanalblokkere)
Diltiazem
| Lægemiddel | Diltiazem |
| Synonymer | Diltiazemum |
| Varemærker | Cardizem, Cartia, Matzim, Taztia, Tiadylt, Tiazac |
| Indikationer | VT specifikt RVOT, idiopatisk LVT |
| Virkningsmekanisme | Diltiazem hæmmer calciumindstrømningen i hjertets og den vaskulære glatte muskulatur under depolarisering. Sammenlignet med dihydropyridin-lægemidler som nifedipin, der fortrinsvis virker på den glatte vaskulære muskulatur, og verapamil, der virker direkte på hjertemusklen, har diltiazem en mellemliggende specificitet, der retter sig mod både den glatte hjertemuskulatur og den glatte vaskulære muskulatur. Diltiazem bruges som blodtrykssænkende, antiarytmisk og som antianginalt middel. |
| Molekylære mål | INa,IKr,IKur |
| EKG-effekter | Sinusfrekvensen sænkes PR forlænget AV-nodal overledning bremset |
| Levering | IV, PO |
| Dosis | IV: 5-10 mg hvert 15.-30. minut. Udvidet frigivelse, PO: 120-360 mg/dag. |
| T1/2 | Injektion 2-5 timer. Umiddelbar frigivelse 4,5 timer Forlænget frigivelse 12 timer Alvorlig nedsat leverfunktion 14-16 timer. Metaboliseres i leveren. Udskilles i urinen. |
| Bivirkninger | Hjerte: Hypotension, ødem, hjertesvigt, AV-blok, bradykardi, forværring af HFrEF. Øvrige: Hovedpine, udslæt, forstoppelse |
Verapamil
| Lægemiddel | Verapamil |
| Synonymer | Iproveratril, Vérapamil, Verapamilo, Verapamilum |
| Varemærker | Calan, Isoptin, Isoptin Retard, Tarka, Verelan |
| Indikationer | VT (specifikt RVOT, verapamilsensitiv idiopatisk LVT) |
| Virkningsmekanisme | Verapamil er en L-type calciumkanalblokker med antiarytmisk, antianginal og antihypertensiv effekt. Verapamil har en negativ inotrop effekt og bør undgås ved HCM og svær HFrEF. L-type calciumkanaler udtrykkes i glat vaskulær muskulatur (påvirker vaskulær modstand) og myokardievæv (påvirker kontraktilitet). Verapamil sænker den systemiske vaskulære modstand og dermed blodtrykket. Verapamil øger også den refraktære periode i AV-knuden og reducerer dermed AV-knudens overledning. |
| Mål for receptorer | Hjertets L-type calciumkanaler. |
| EKG-effekter | Sinusfrekvens sænket PR forlænget AV-knudepunktets overledning sænket |
| Levering | IV, PO |
| Dosis | IV: 2,5-5 mg q 15-30 min Vedvarende frigivelse PO: 240-480 mg/d |
| T1/2 | 3-7 h Metaobliseres i leveren. Udskilles i urinen. |
| Bivirkninger | Hjerte: Hypotension, ødem, HF, AVB, bradykardi, forværring af HFrEF Øvrige: Hovedpine, udslæt, gingival hyperplasi, forstoppelse, dyspepsi |
Klasse IA-midler
Procainamid
| Lægemiddel | Procainamid |
| Synonymer | Procainamida, Procainamid, Procaïnamid, Procainamidum |
| Varemærker | Procan |
| Indikationer | VT (ventrikulær takykardi), herunder digitalisinduceret VT. VF (ventrikelflimren) |
| Receptor mål | INa,IKr |
| Virkning | Procainamid er en natriumkanalblokker. |
| Levering | IV |
| Dosis | IV, opladningsdosis: 10-17 mg/kg ved 20-50 mg/min Vedligeholdelsesdosis: 1-4 mg/min PO (SR-præparat): 500-1250 mg q 6 h |
| T1/2 | 2-5 h. Forlænget ved nedsat nyrefunktion. |
| Bivirkninger | Hjerte: TdP; AVB, hypotension og forværring af HFrEF Andre: Lupus-symptomer, diarré, kvalme, bloddyskrasier |
Andre midler
Magnesium
| Lægemiddel | Magnesium |
| Indikationer | VF (ventrikulær fibrillation) VT (ventrikulær takykardi) Bør anvendes til de fleste patienter med lang QT-syndrom (LQTS) med ventrikulære arytmier. |
| Virkningsmekanisme | Elektrolyt med antiarytmiske virkninger, uanset magnesiumniveauet i blodet. |
| Virkninger | Stabilisering af membranen. |
| Levering | IV |
| Dosis | 20 mmol IV over 20 minutter, derefter 20 mmol hver 20. time. |
Bretylium
| Lægemiddel | Bretylium |
| Varemærker | VF (ventrikulær fibrillation) VT (ventrikulær takykardi) |
| Virkningsmekanisme | Bretylium hæmmer frigivelsen af noradrenalin. Bretylium anvendes til forebyggelse og behandling af ventrikelflimren (VF) og ventrikulær takykardi (VT). |
| Virkninger | Bretylium blokerer frigivelsen af noradrenalin fra det perifere sympatiske nervesystem ved at hæmme spændingsstyrede K kanaler og muligvis Na-K-ATPase. |
| Levering | IV |
Dosis | Injektion (ufortyndet): 5 mg/kg ved hurtig injektion; hvis arytmi fortsætter, kan dosis øges til 10 mg/kg og gentages efter behov. Infusion (fortyndet): 1-2 mg/min; alternativt 5-10 mg/kg IV over mindst 8 minutter gentaget hver 6. time. |
Referencer
Schleifer JW, Sorajja D, Shen W. Fremskridt i den farmakologiske behandling af ventrikulære arytmier. Expert Opin Pharmacother 2015;16:2637-51.
Zipes DP, Camm AJ, Borggrefe M, Buxton AE, Chaitman B, Fromer M et al. ACC/AHA/ESC 2006 guidelines for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: a report of the American College of Cardiology/American Heart Association Task Force and the European Society of Cardiology Com. Europace 2006;8:746-837.
Priori SG, Blomstro ̈ m-Lundqvist C, Mazzanti A, Blom N, Borggrefe M, Camm J. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death (ESC-retningslinjer for behandling af patienter med ventrikulære arytmier og forebyggelse af pludselig hjertedød). Europace 2015;17:1601-87.
Tung R, Vaseghi M, Frankel DS, Vergara P, Di Biase L, Nagashima K et al. Freedom from recurrent ventricular tachycardia after catheter ablation is associated with improved survival in patients with structural heart disease: an International VT Ablation Center Collaborative Group Study. Hjerterytme 2015;12:1997-2007.
Connolly SJ, Dorian P, Roberts RS, Gent M, Bailin S, Fain ES et al. Comparison of beta-blockers, amiodarone plus beta-blockers, or sotalol for prevention of shocks from implantable cardioverter defibrillators: the OPTIC Study: a randomized trial. JAMA 2006;295:165-71.
Kudenchuk PJ, Newell C, White L, Fahrenbruch C, Rea T, Eisenberg M. Profylaktisk lidokain til pleje efter genoplivning af patienter med ventrikelflimmer-hjertestop uden for hospital. Genoplivning 2013;84:1512-8.
Eugene Braunwald, Robert A. Kloner. Intravenøs betablokade til begrænsning af myokardieinfarktets størrelse: Foryngelse af et koncept. J Am Coll Cardiol. 2016 maj 10;67 (18):2105-2107.
