Basic Life Support (BLS) kan give af alle, også lægfolk. Som det fremgår af tabel 1, er BLS en usædvanlig effektiv behandling med et meget lavt number needed to treat (NNT), hvilket indikerer høj effektivitet. Selv om BLS primært er udviklet til hjertestop uden for hospital (OHCA), kan den bruges i alle sammenhænge, indtil avanceret hjertelungeredning (ACLS) kan iværksættes af sundhedspersonale. Formålet med basal hjerte-lunge-redning er at holde personen i live, indtil ressourcer og færdigheder til at yde ACLS er til stede. Hurtig administration af BLS i tilfælde af pludseligt hjertestop kan dog være tilstrækkeligt til at genoplive personer, især hvis en automatisk ekstern defibrillator (AED) er tilgængelig og bruges korrekt. Ifølge det svenske register for hjerte-lungeredning er uddannelse af lægfolk og førstehjælpere (f.eks. politi, brandvæsen, redningstjenester og sikkerhedsvagter) i BLS nøglen til at forbedre resultaterne ved OHCA og kan være den stærkeste enkeltfaktor til at forbedre overlevelsesraten.
| Indgreb | Inkluderet i BLS | NNT for at redde 1 person | Reference |
|---|---|---|---|
| Tidlig opdagelse af hjertestop | Ja, ja | 11 | Berdowski et al |
| HLR af tilskuere | Ja | 15 | Hasselqvist et al |
| Tidlig defibrillering | Ja, hvis AED er tilgængelig | 5 | Kitamura et al |
| Adrenalin (epinefrin) | Nej, ingen | 112 | Perkins et al |
AED = automatisk ekstern defibrillator.
Number Needed to Treat (NNT) er det antal patienter, man skal behandle for at redde én. Hvis en intervention har en NNT på 10, skal der behandles 10 personer for at redde 1.
Antal nødvendige behandlinger (NNT)
Basic Life Support (BLS) omfatter hurtig genkendelse og behandling af livstruende tilstande eller skader, herunder hjertestop, drukning, traumer, asfyksi og respirationsstop. BLS kan ydes af lægfolk, EMT’er (akutmedicinske teknikere), sygeplejersker, paramedicinere og læger. BLS giver, indtil avanceret livsstøtte (ALS) kan iværksættes. I forbindelse med hjertestop omfatter BLS brystkompressioner af høj kvalitet, ventilation og brug af en automatisk ekstern defibrillator (AED). BLS-kurser udbydes af certificerede instruktører over hele verden.
Grundlæggende livsstøtte (BLS)

1. Sikkerhed på skadestedet
Det første skridt i BLS er at tjekke sikkerheden på stedet. BLS kan kun påbegyndes, hvis det er sikkert for redningsmanden, offeret og tilskuerne. Flyt til en sikker position, hvis det er nødvendigt.
2. Bekræft hjertestop
I tilfælde af et kollaps (uden for hospitalet eller på hospitalet) er den første opgave at afgøre, om der er sket et hjertestop. Et hjertestop bekræftes ved hjælp af følgende brandundersøgelser:
- Ansvarlighed: Reagerer offeret på stimuli? Ryst offeret i skuldrene og spørg, om offeret er vågen.
- Vejrtrækning: Åbn luftvejene ved at vippe hovedet bagover og løfte hagen op. Trækker personen vejret? Se efter tegn på vejrtrækning i 10 sekunder.
- Palpering af puls: halspulsåren, lårbenspulsåren eller den radiale arterie.
Ifølge de nuværende retningslinjer behøver lægfolk ikke at udføredentredje vurdering (pålidelig vurdering af puls kræver træning og erfaring). For lægfolk er undersøgelse 1 og 2 således tilstrækkelig til at bekræfte et hjertestop. Alle 3 undersøgelser anbefales til medicinsk personale.
Evaluering af hudfarve er ikke nødvendig for at bekræfte et hjertestop. Hudfarven er bleg eller cyanotisk, men det kan være svært at skelne afhængigt af hudtonen.
For lægfolk er det tilstrækkeligt at bekræfte manglende eller unormal vejrtrækning for at alarmere alarmcentralen og påbegynde HLR.
Agonal vejrtrækning før apnø
Et hjertestop indtræffer inden for et minut efter ophør af vejrtrækning (apnø), uanset årsagen. En person, der ikke trækker vejret, vil derfor udvikle et hjertestop. I løbet af det første minut efter et hjertestop kan personen udvise agonal vejrtrækning (uregelmæssig, langsom og snorkende vejrtrækning). Et minut efter hjertestoppet ophører den agonale vejrtrækning, og der opstår apnø. Derfor sidestilles agonal vejrtrækning med apnø.
3. Handlinger efter bekræftet hjertestop
- Alarmér – Alarmér alarmcentralen (911 i USA, 112 i Europa) ved hjertestop uden for hospitalet. I tilfælde af hjertestop på hospitalet skal hjertestopteamet alarmeres.
- Hvis det er muligt, bliver en tilskuer bedt om at ringe til alarmcentralen. Telefonens højttalerfunktion aktiveres for at modtage instruktioner fra alarmcentralen.
- Send om muligt en tilskuer ud for at finde en AED.
- Start – Start HLR (se nedenfor).
Tidlig opdagelse af luftvejsobstruktion
Hvis personen har en puls, men ikke trækker vejret, skal svælget undersøges for fremmedlegemer, der kan blokere luftvejene. Hvis der opdages et fremmedlegeme i luftvejene, skal man forsøge at trække det ud manuelt, alternativt med Heimlich-manøvren.
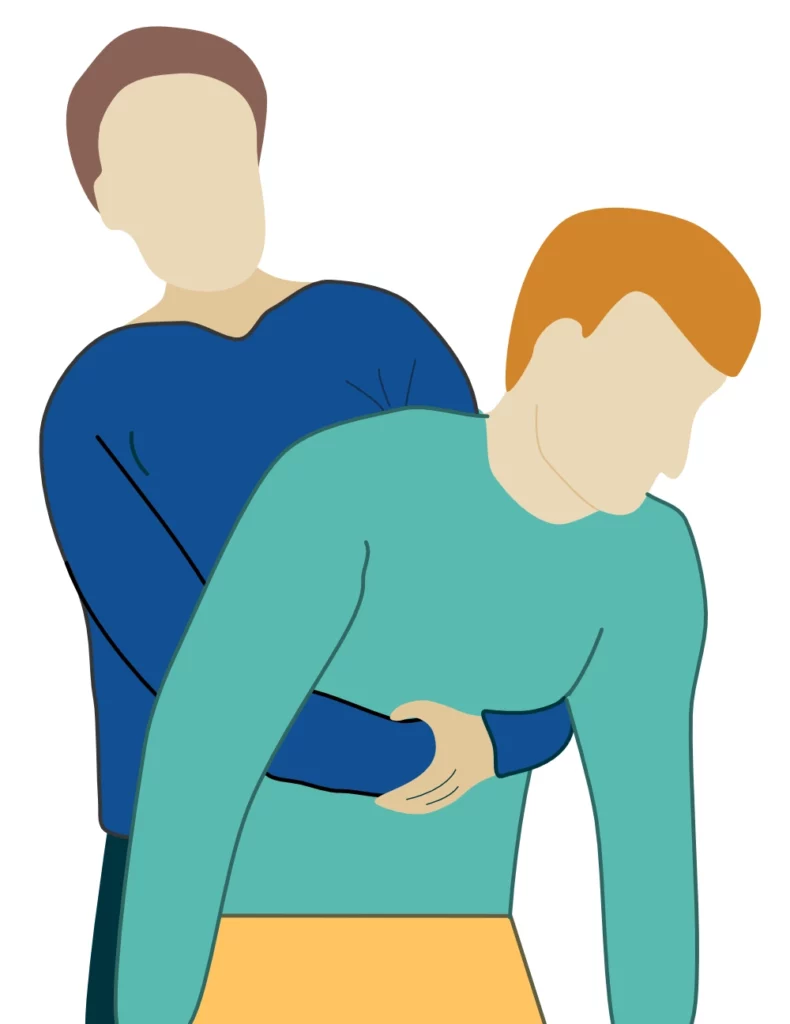
Heimlich-manøvren (abdominale tryk)
Formålet med Heimlich-manøvren er at udøve et tryk på den nederste del af mellemgulvet, så lungerne bliver komprimeret, og luften presses ud af lungerne. Dette kan udstøde et fremmedlegeme, der sidder i de øvre luftveje. Manøvren udføres på følgende måde (figur 3):
- Stå bag personen, og bøj personen forover, så hovedet falder ned under brystkassen.
- Opfordr offeret til at hoste.
- Udfør 5 hårde slag på ryggen.
- Udfør 5 mavestød ved at placere hænderne omkring offerets mave, tag fedt i hænderne og træk dem opad mod dig.
Afstå fra genoplivning (forsøg ikke på HLR, DNACPR)
Omkring 90 % af alle pludselige hjertestop uden for hospitalet dør inden for 30 dage, hvoraf størstedelen dør inden for de første timer. I en betydelig del af disse tilfælde påbegyndes HLR på trods af, at patienten allerede er død eller med sikkerhed vil dø. Begrundelsen for at starte HLR er, at flere kritiske parametre (patientpræferencer, sameksisterende tilstande, no-flow-tid, low-flow-tid osv.) er usikre eller ukendte i den akutte situation. Der er dog indikatorer, der kraftigt antyder, at personen vil dø eller allerede er biologisk død.
- Rigor mortis er tegn på død.
- Hvis hjertestoppet ikke er bevidnet, og huden er kold, er det meget usandsynligt, at man overlever.
- Overlevelsen er 0,5 %, hvis en patient opfylder følgende 3 kriterier:
- hjertestop uden vidne
- ingen præhospital defibrillering
- ingen ROSC
Medianforsinkelsen til ambulancens ankomst er ca. 10 minutter på verdensplan, hvilket er mere end det dobbelte af den målforsinkelse, der anbefales i retningslinjerne (4-6 minutter). Medmindre der iværksættes HLR af høj kvalitet, før ambulancen ankommer, er personen således allerede meget alvorligt skadet. HLR til tilskuere er afgørende for at udskyde dødelige skader, indtil ambulancen ankommer, og avanceret genoplivning kan påbegyndes.
Thumpversion (prækordial thump)
En kraftig og hurtig mekanisk kraft på hjertet kan i sjældne tilfælde afslutte ventrikulær takykardi eller ventrikelflimren. Evidensen for thumpversion er meget dårlig, og indgrebet bør kun anvendes i situationer, hvor der ikke er andre muligheder for defibrillering eller kardioversion. Thumpversion udføres ved at banke på hjertet eller det nedre brystben med den ulnare side af knytnæven. Der kræves et kraftigt slag.
Hvis der findes andre metoder til defibrillering eller kardioversion (defibrillator, amiodaron, lidocain osv.), bør der ikke udføres thumpversion, da det kan forsinke evidensbaseret HLR.
Grundlæggende hjerte-lunge-redning (HLR)
Alle kan give basal HLR.
Basal hjerte-lunge-redning kan udføres af sundhedspersonale, politikere, brandvæsen, redningstjenester og lægfolk. Basal HLR omfatter brystkompressioner og ventilation. AED ‘er bliver i stigende grad brugt til basal HLR. Det er muligt, fordi AED’er er nemme at bruge og er tilgængelige på et stigende antal offentlige steder. I nogle lande er alarmcentralen i stand til at bruge geolokaliseringstjenester i smartphones til at sende frivillige ud, herunder at sende dem efter en AED. Derfor bliver det stadig mere almindeligt, at ambulancefolkene ankommer til stedet med en hjertestarter, der allerede er tilsluttet tilbuddet.
Grundlæggende HLR omfatter fire komponenter:
- Kompressioner – Udfør brystkompressioner.
- Luftveje – Etabler frie luftveje.
- Vejrtrækning – Ventilér ved at give livreddende indblæsninger.
- AED – Tilslut og brug AED, hvis den er tilgængelig.
Kompressioner på brystet
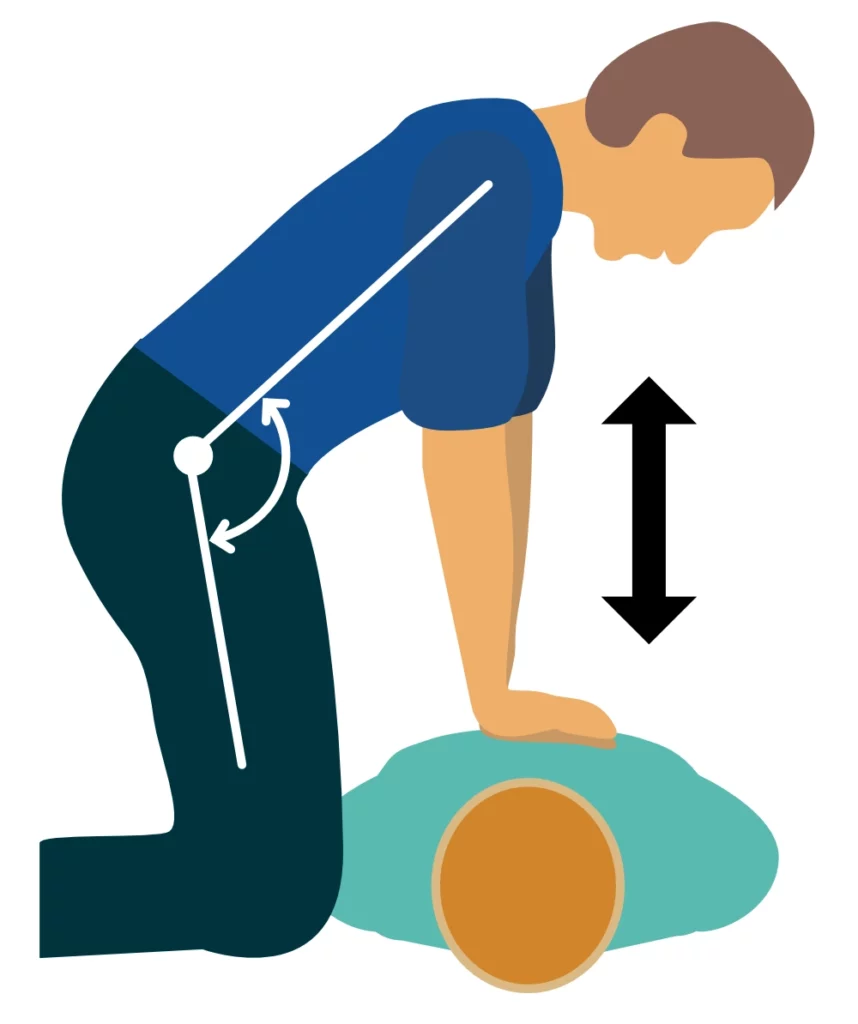
- Placer den ene hånd på den nederste halvdel af brystbenet, og placer den anden hånd oven på den første hånd.
- Tryk brystet ned med strakte arme. Bøj ikke i albuen. Kompressionsarbejdet skal udføres med ryg- og overkropsmusklerne, hvilket giver mere effektive kompressioner
- Hastigheden er 100 til 120 kompressioner pr. minut.
- Brystbenet skal presses 5-6 cm ned.
- Efter hver kompression skal brystbenet aflastes hurtigt og fuldstændigt.
Forholdet mellem kompression og ventilation
Kompressions-ventilationsratioen er forholdet mellem kompressioner og ventilationer. Ratioerne i forskellige situationer er som følger:
- Voksne: 30:2 (30 kompressioner efterfulgt af 2 ventilationer).
- Voksne, hvis redderen er usikker på, om der skal foretages ventilation: kun kompressioner (uafbrudt), ingen ventilation.
- Spædbørn og børn med én livredder: 30:2.
- Spædbørn og børn med to reddere: 15:2.
Medmindre det er muligt at defibrillere med det samme, er brystkompressioner den vigtigste enkeltstående foranstaltning til genoplivning af et tilbud for hjertestop. Kompressioner af høj kvalitet kan generere et minutvolumen svarende til 20-25 % af den normale cirkulation (forudsat at ventilerne fungerer normalt).
Mekanismer, der driver hjertets output
Kapitlet Fysiologien bag hjerte-lunge-redning dykker ned i de fysiologiske mekanismer bag, hvordan brystkompressioner genererer hjertets minutvolumen. Kort fortalt forårsager kompression og dekompression af brystvariationer i det intrathorakale tryk. I dekompressionsfasen gør det lave tryk i højre atrium det muligt for blodet at strømme passivt til højre atrium og højre ventrikel. Omvendt øges hele det intrathorakale tryk i kompressionsfasen, hvilket fører til øget tryk i alle væv og kamre. Forudsat at klapperne fungerer normalt, sprøjtes blodet ud i anterograd retning mod aorta og dermed koronar- og hjernearterierne. Hjertet kan kun genstartes, hvis den koronare blodgennemstrømning er tilstrækkelig. Det koronare perfusionstryk (CPP) skal være mindst 15 mmHg for at fremkalde hjertets elektriske aktivitet, som er en forudsætning for hjertets mekaniske funktion og for at opnå ROSC (return of spontaneous circulation). Jo større det koronare perfusionstryk er, desto større er sandsynligheden for at fremkalde elektrisk aktivitet og få defibrilleret ventrikulær takykardi eller ventrikelflimmer (Ewy et al.). Afbrydelse af kompressioner har en øjeblikkelig og skadelig indvirkning på det koronare perfusionstryk, som det tager mange værdifulde sekunder at genopbygge.
HLR kun med kompressioner (håndholdt HLR)
HLR med kun kompressioner (hands-only CPR, compression-only CPR) svarer måske til standard HLR ved hjertestop uden for hospital (Jerkemean et al, Riva et al). Derfor kan dette anbefales, hvis livredderen er usikker på, om han/hun skal udføre ventilation (indblæsninger).
Kompressionsfraktion
Det er vigtigt at minimere antallet og længden af afbrydelser i brystkompressionerne. Afbrydelser er tilladt til ventilation, rytmekontrol og defibrillering.
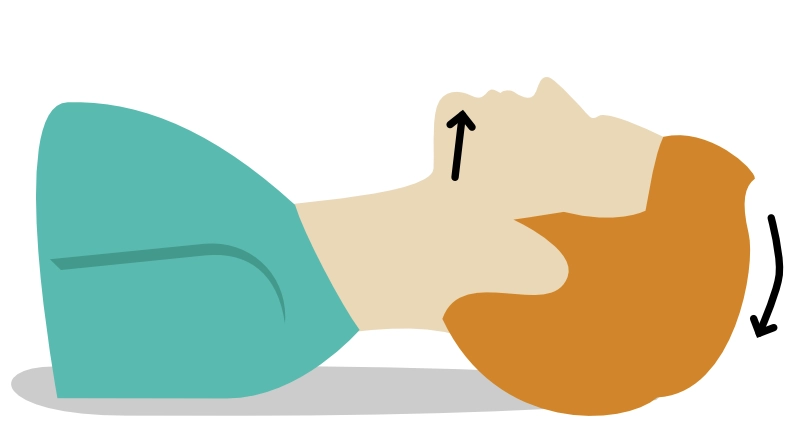
Luftveje
Der etableres frie luftveje ved at løfte hagen og vippe hovedet bagover. Det er en meget effektiv metode, men det kan være nødvendigt at ændre position, hvis der er stor modstand mod indblæsninger.
Kvælning
- Undersøg mundhulen og svælget for fremmedlegemer og løse tandimplantater.
- Fremmedlegemer bør mistænkes, hvis offeret ikke var i stand til at tale før hjertestoppet, især hvis det skete under fødeindtagelse.
- Hvis offeret endnu ikke er kollapset og viser tegn på kvælning, skal offeret opfordres til at hoste. Hvis det ikke virker på værten, skal redderen udføre Heimlich-manøvren og starte med 5 hårde slag på ryggen. Gentag Heimlich-manøvren, indtil obstruktionen er fjernet, eller offeret mister bevidstheden, hvorefter HLR påbegyndes.
Ventilation
Mund-til-mund-ventilation er standardproceduren ved hjertestop uden for hospital. Mund-til-næse-ventilation bruges kun, hvis mund-til-mund ikke er muligt (f.eks. på grund af traumer eller problemer med at lukke munden).
Udførelse af indblæsninger
- Åbn luftvejene ved at løfte hagen og vippe hovedet.
- Luk offerets næse ved at klemme den.
- Luk offerets mund med din mund, og giv 2 indblæsninger.
Hvert åndedræt giver over 1 sekund. Redningsmanden tager en normal indånding, før han giver en redningsindånding. Undgå dybe indåndinger, før du giver nødhjælp. Overdreven ventilation medfører en unødvendig stigning i det intrathorakale tryk og reducerer efterfølgende det venøse tilbageløb, det koronare perfusionstryk og hjertets output. Desværre er overdreven ventilation almindelig i ACLS (Aufderheide et al.).
Tidlig defibrillering af førstehjælpere
Førstehjælpere omfatter politikere, brandvæsen, redningstjenester, sikkerhedsvagter og lægfolk. Hvis en førstehjælper er først på stedet og udfører defibrillering, er overlevelsen 67 % sammenlignet med 43 %, hvis defibrilleringen udføres af ambulancepersonalet. Denne forskel afspejler vigtigheden af tidlig defibrillering (Pollack et al.). En førstehjælper kan kun defibrillere, hvis der er en defibrillator (typisk halvautomatisk eller fuldautomatisk) til rådighed på et offentligt sted eller i et køretøj (politibil, brandbil osv.).
- Hvis der er to reddere til stede, udfører den ene HLR, mens den anden tilslutter AED’en.
- AED’en tilsluttes og startes, og instruktionerne følges.
- Undgå at røre offeret under analyse eller defibrillering.
- Start kompressioner umiddelbart efter defibrillering.
Fortsæt kompressionerne, når AED’en oplader. En fuldautomatisk defibrillator (dvs. en AED) defibrillerer automatisk efter at have bedt redderne om at træde tilbage, hvis det er muligt. En halvautomatisk defibrillator angiver, hvornår der skal afgives et elektrisk stød.
Offentligt tilgængelige defibrillatorer er meget sikre og effektive og bør bruges, når det er muligt.
Referencer
Berdowski J, Beekhuis F, Zwinderman AH, Tijssen JG, Koster RW. Betydningen af det første led: beskrivelse og genkendelse af et hjertestop uden for hospitalet i et nødopkald. Cirkulation 2009; 119:2096-2102.
Hasselqvist-Ax I, Riva G, Herlitz J, et al. Tidlig kardiopulmonal genoplivning ved hjertestop uden for hospital. N Engl J Med 2015; 372:2307-2315.
Kitamura T, Kiyohara K, Sakai T, et al. Defibrillering med offentlig adgang og hjertestop uden for hospital i Japan. N Engl J Med 2016; 375:1649-1659.
Ewy G.A. Kardiocerebral og kardiopulmonal genoplivning – opdatering 2017. Acute Med Surg. 2017; 4:227 -234. 29123868
Pollack R.A, Brown S.P, Rea T, et al. Impact of bystander automated external defibrillator use on survival and functional outcomes in shockable observed public cardiac arrests. Circulation. 2018; 137:2104-2113. 29483086
Aufderheide TP, Sigurdsson G, Pirrallo RG, Yannopoulos D, McKnite S, von Briesen C, Sparks CW, Conrad CJ, Provo TA, Lurie KG. Hyperventilationsinduceret hypotension under kardiopulmonal genoplivning. Circulation. 2004;109:1960-1965. doi: 10.1161/01.CIR.0000126594.79136.61
