Fortolkning af pacemaker-EKG’er
Vurdering af pacemakerens funktion kræver viden om pacingmetoden og omhyggelig analyse af EKG-sporinger. De fleste moderne apparater er i stand til at overføre EKG-sporinger kontinuerligt til cloud-baserede platforme, hvilket gør det muligt for klinikeren at undersøge intrakardielle EKG’er til enhver tid. De fleste klinikere, der møder patienter med pacemakere, har dog kun adgang til konventionelle overflade-EKG’er. At være i stand til at vurdere pacemakerens funktion og udføre fejlfinding bør betragtes som en grundlæggende klinisk færdighed.
Pacingaktivitet kan være synlig eller usynlig, afhængigt af f.eks. pacemakerens type, den indre hjerteaktivitet osv. Den vigtigste manifestation af pacing på overflade-EKG er stimuleringsartefakten (Figur 1). Ved atriepacing går stimuleringsartefakten forud for P-bølgen. Ved ventrikulær pacing går stimuleringsartefakten forud for QRS-komplekset. Der ses to artefakter, hvis begge kamre stimuleres. Stimuleringsartefakten er større ved unipolær pacing sammenlignet med bipolær pacing. Sidstnævnte giver et diskret stimuleringsartefakt, som kan være synligt i en eller nogle få afledninger.
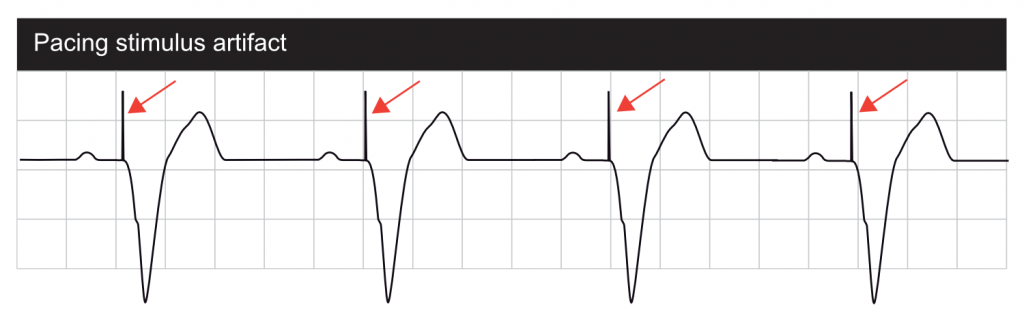
Ud over stimuleringsartefakter giver ventrikulær pacing brede QRS-komplekser med LBBB-morfologi (dvs. udseende som venstre grenblok ). Dette forklares ved, at den venstre ventrikel, ligesom ved LBBB, modtager den depolariserende impuls fra den højre ventrikel (hvor pacemakeren leverer impulserne). Den depolariserende bølge spredes uden for ledningssystemet, som er betydeligt langsommere sammenlignet med impulsoverførslen inden for ledningssystemet (His-Purkinje-netværket).
Vurdering af pacemakerens funktion
Basisfrekvens
Basisfrekvensen er den laveste hjertefrekvens, som pacemakeren tillader; indre hjerteaktivitet under basisfrekvensen vil udløse pacing. Basisfrekvensen er normalt indstillet til 60 slag/min. Basisfrekvensen er stort set altid >50 slag/min, hvilket betyder, at enhver hjertefrekvens under 50 slag/min sandsynligvis ikke bliver pacet. En indre hjertefrekvens, der er hurtigere end basisfrekvensen, bør hæmme pacemakeren.
P-bølger
P-bølgens udseende afhænger af, hvor atrieafledningen er fastgjort. Typisk er atrieafledningen fastgjort ved siden af det højre atrievedhæng eller atrieloftet, hvilket giver P-bølger svarende til dem, der ses under normal sinusrytme (dvs. positiv P-bølge i afledning II). Hvis atrieafledningen placeres distalt i atriet, kan aktiveringen fortsætte i den modsatte retning, hvilket resulterer i negative (retrograde) P-bølger i afledning II.
QRS-kompleks
QRS-morfologien afhænger også af, hvor pacing-stimulus leveres. Typisk er afledningsspidsen fastgjort apikalt i højre ventrikel; aktiveringen starter i højre ventrikel og spreder sig langsomt til venstre ventrikel. Som nævnt ovenfor ligner denne situation ved venstre bundtgrenblok (LBBB), hvilket forklarer, hvorfor pacede QRS-komplekser ligner QRS-morfologien under LBBB.
Stimulering i andre områder af ventriklen kan resultere i en anden QRS-morfologi. Hvis afledningsspidsen er fastgjort i septum, kan impulsen faktisk komme ind i ledningssystemet (His-Purkinje-netværket), hvilket resulterer i hurtig impulsoverførsel og dermed kortere QRS-varighed (sammenlignet med apikal pacing).
Da ventrikulær pacing resulterer i unormal depolarisering, vil repolariseringen også være unormal, hvilket resulterer i uoverensstemmende ST-T-segmenter (dvs. at QRS-komplekset og T-bølgen viser modsatte retninger).
Nedenfor følger EKG-kurver, der viser disse aspekter.
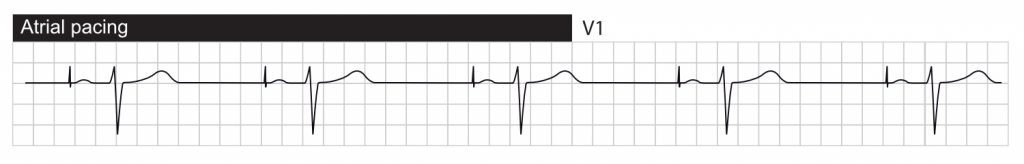
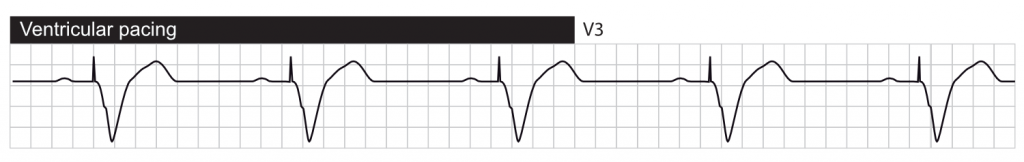
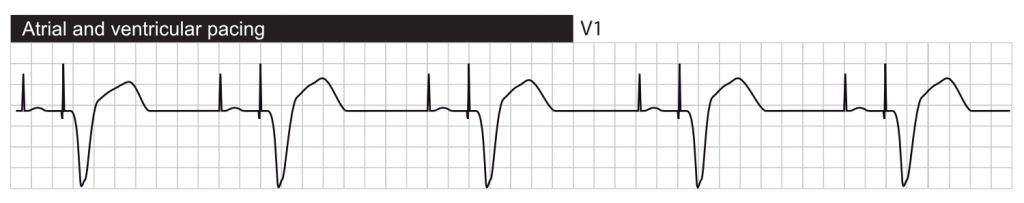
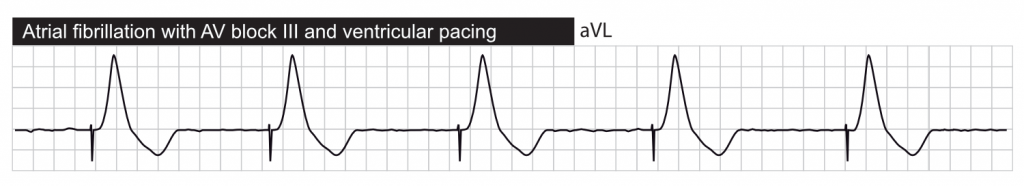
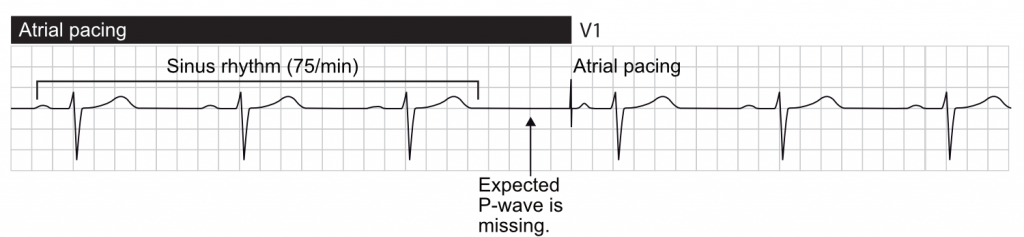
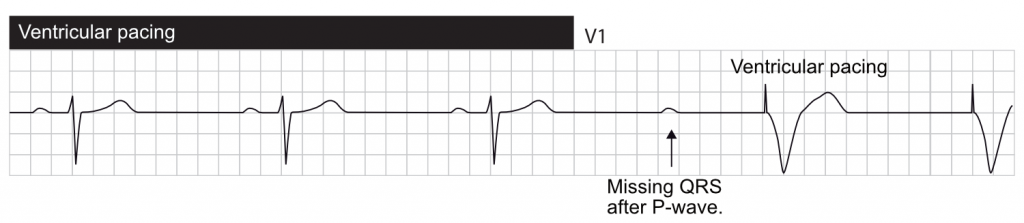
EKG ved biventrikulær pacing (CRT)
Ved biventrikulær pacing sker stimuleringen i både højre og venstre ventrikel. Med samtidig atrial spacing kan der ses i alt tre stimuleringskortfakter på overflade-EKG’et. Stimulering af højre og venstre ventrikel behøver ikke at ske på præcis samme tid. Formålet med biventrikulær pacing er at synkronisere ventrikulær sammentrækning. Denne form for pacing, der kaldes kardial resynkroniseringsterapi (CRT), reducerer morbiditet og mortalitet ved kronisk systolisk hjertesvigt med et bredt QRS-kompleks. CRT reducerer dog ikke morbiditet og mortalitet hos patienter med en QRS-varighed på mindre end 130 msek (1-4).
Fusion og pseudofusion
Fusion betyder, at ventriklen depolariseres samtidig af pacemakerens stimulus og den intrinsiske impuls, der passerer gennem His-Purkinje-systemet. Fusion opstår, hvis pacemakeren ikke registrerer intrinsisk ventrikulær depolarisering. Det kan også ske, hvis pacemakeren registrerer den intrinsiske depolarisering for sent.
Fordi ventriklen aktiveres både af pacemakerens stimulus og den intrinsiske impuls, ligner QRS-morfologien en fusion mellem et normalt slag og et stimuleret slag (Figur 8A).
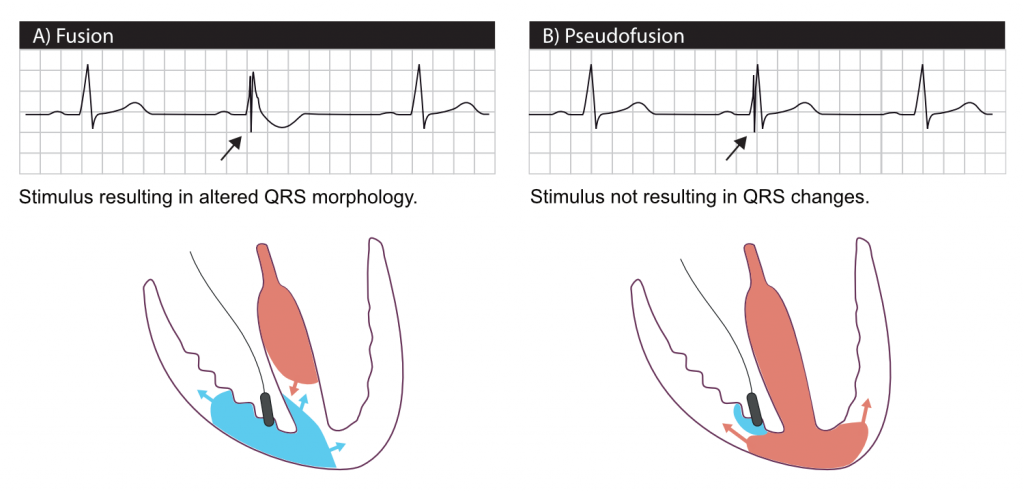
Pseudofusion forekommer i de samme situationer som fusion, men depolariseringen fra pacemakerstimulansen spreder sig ikke gennem myokardiet (fordi det er refraktært efter at have ledt den intrinsiske impuls). Der ses et stimuleringsartefakt, men QRS-komplekset påvirkes ikke (figur 8B).
Akut myokardieinfarkt hos patienter med pacemaker
Atriepacing påvirker ikke QRS- og ST-T-segmentet. Således påvirker atriepacing ikke fortolkningen af myokardieiskæmi på EKG.
Ventrikulær pacing resulterer imidlertid i et bredt QRS-kompleks og sekundære ST-T-forandringer, hvilket vanskeliggør påvisning af iskæmi. Som ved venstre grenblok kan disse sekundære ST-T-ændringer maskere eller efterligne akut myokardieiskæmi. Der er tre metoder til at løse dette problem:
- Inaktiver pacemakeren midlertidigt, hvis patienten har indre hjerteaktivitet. Dette giver potentielt mulighed for at undersøge ST-T-segmenterne under normal depolarisering og repolarisering. Bemærk, at det er en risikabel procedure at slukke for pacemakeren, og at hjertets hukommelse kan resultere i vedvarende ST-T-ændringer, selv under normal ventrikulær depolarisering. Hjertets T-bølgehukommelse indebærer, at ST-T-ændringer, der ses under pacing, fortsætter i en periode, efter at pacingen er inaktiveret.
- Sammenlign den aktuelle EKG-optagelse med tidligere op tagelser for at evaluere ST-T-forandringer. Sådanne ændringer kan tyde på igangværende iskæmi.
- Brug Sgarbossa-kriterierne, selv om de endnu ikke er blevet valideret for pacede rytmer.
Pacemakerfejl, herunder EKG-tolkning, diskuteres i næste kapitel.
Referencer
- Ruschitzka et al (N Engl J Med 2013; 369:1395-1405) – Hjerteresynkroniseringsterapi ved hjertesvigt med et smalt QRS-kompleks
- Goldenberg et al (N Engl J Med 2014; 370:1694-1701) – Overlevelse med hjerteresynkroniseringsterapi ved mild hjertesvigt
- Tang et al (N Engl J Med 2010; 363:2385-2395) – Hjerteresynkroniseringsterapi ved mild til moderat hjertesvigt
- Moss et al (N Engl J Med 2009; 361:1329-1338) – Hjerteresynkroniseringsterapi til forebyggelse af hændelser med hjertesvigt.
