Perikarditis, myokarditis og perimyokarditis: EKG, kriterier og behandling
Perikarditis, myokarditis og perimyokarditis: EKG-forandringer og kliniske træk
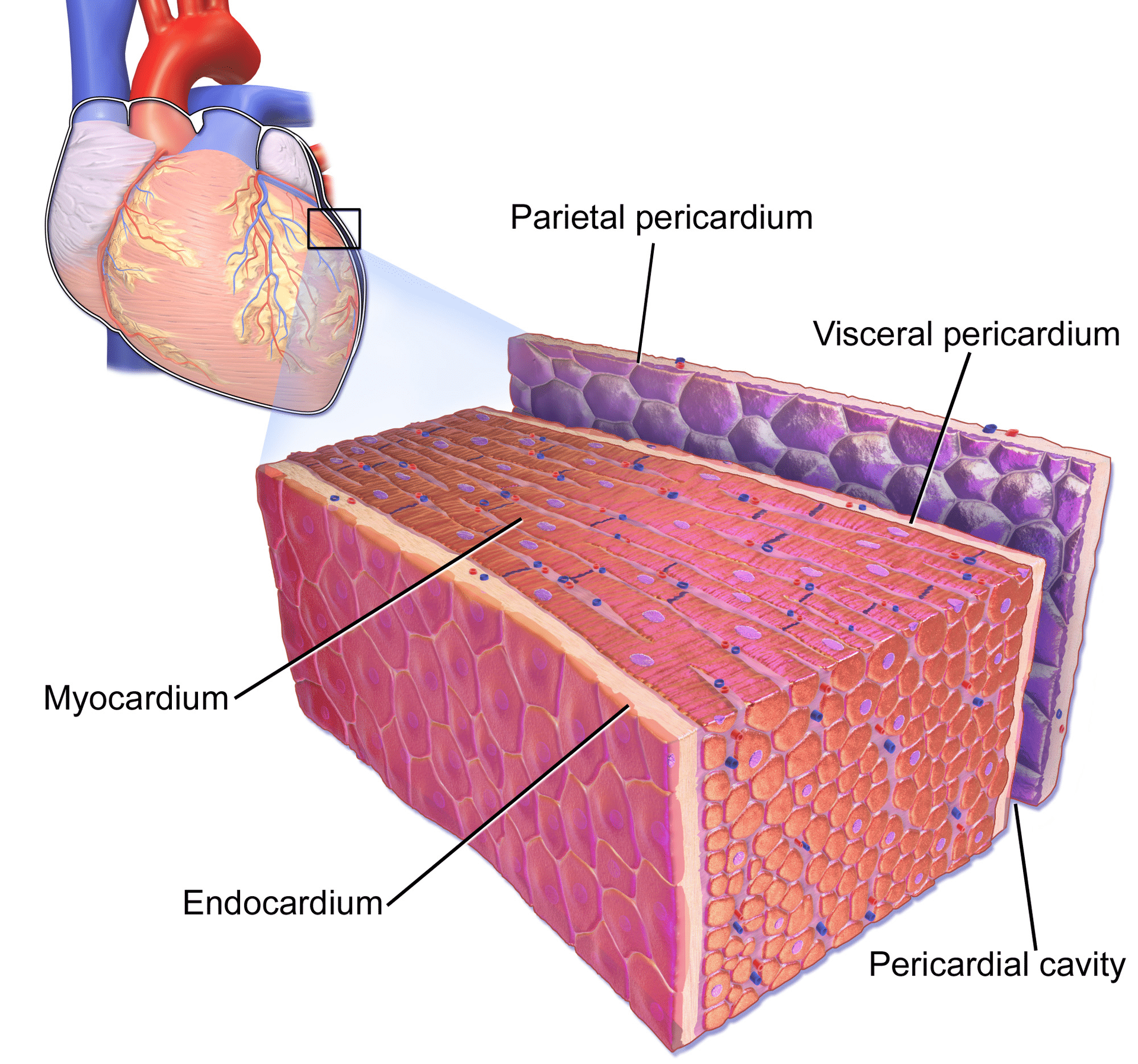
Perikardiet er en dobbeltvægget sæk, som indeholder hjertet og de store blodkar (Figur 1). Perikardiesækken omslutter perikardiehulen, som indeholder perikardievæske. Mange tilstande kan forårsage betændelse i hjertesækken, hjertesækkens hulrum og/eller myokardiet. Perikarditis henviser til betændelse i hjertesækken, og myokarditis henviser til betændelse i myokardievævet (muskelvævet). Det er dog ofte svært at skelne mellem perikarditis og myokarditis, og de har en tendens til at ledsage hinanden. Derfor bruges udtrykket perimyokarditis ofte i klinisk praksis (i denne artikel bruges alle tre udtryk i flæng). Ætiologi, kliniske karakteristika og EKG-træk ved perikarditis vil blive diskuteret her. Fra et klinisk synspunkt skal klinikere være i stand til at adskille perikarditis fra ST-elevationsmyokardieinfarkt (STEMI). Det er ikke altid nemt, fordi begge tilstande medfører svære brystsmerter og ST-elevationer på EKG’et. Men som vi vil diskutere nedenfor, er det faktisk ret ligetil at skelne mellem disse to tilstande.
Årsager til akut perikarditis/myokarditis
Den hyppigste årsag til perikarditis er infektioner, især virusinfektioner. Det forklarer, hvorfor perikarditis kan ramme personer i alle aldre. En lang række lokale og systemiske tilstande kan dog forårsage perikarditis. De mest almindelige årsager er som følger:
- Reumatoid arthritis (RA)
- Systemisk lupus erythematosus (SLE)
- Akut myokardieinfarkt (AMI)
- Post-infarkt (herunder Dresslers syndrom)
- Uræmi
- Stråling mod hjertet
- Traume
- Tuberkulose
- Neoplasmer (kræft)
- Efter hjertekirurgi (hæmoragisk perikarditis).
Symptomer på akut perikarditis/myokarditis
Der findes to tidligere for perikarditis: akut og kronisk. Denne artikel vil fokusere på førstnævnte, da den har betydning for alle klinikere og EKG‘et.
Akut per ikarditis forårsager brystsmerter, som kan være meget svære at skelne fra smerter forårsaget af akut myokardieinfarkt. Brystsmerterne ved akut perikarditis kan være kraftige, og patienten kan også opleve koldsved, takykardi og angst; alt sammen noget, der er almindeligt ved akut myokardieinfarkt. Klinisk undersøgelse kan afsløre perikardiel friktionsgnidning, og ekkokardiogrammet kan vise øget væske i perikardiehulen (perikardieeffusion). Hæmodynamisk kompromittering kan forekomme, hvis ophobning af væske i hjertesækken kompromitterer afslapning og/eller sammentrækning af ventriklerne og atrierne. Denne situation kalder hjertetamponade, som er blevet diskuteret tidligere.
Differentiering af akut perikarditis og akut ST-højde myokardieinfarkt (STEMI)
Den retrosternale brystsmerte forårsaget af akut perikarditis kan være meget lig den, der ses hos patienter med STEMI. Desuden kan smerterne ved akut perikarditis også, som ved STEMI, stråle ud i nakken, skuldrene eller ryggen. Akut perikarditis er dog mere sandsynlig, hvis inspiration og rygleje forværrer brystsmerterne, og hvis det at sidde oprejst og læne sig frem lindrer brystsmerterne; smerterne ved STEMI er upåvirket af positionen. Ikke desto mindre er de retrosternale brystsmerter ved akut perikarditis meget lig dem ved STEMI.
Kombinationen af retrosternale brystsmerter og ST-elevation på EKG forklarer, hvorfor klinikere ofte forveksler akut perikarditis og STEMI. Dette kompliceres yderligere af det faktum, at akut myokarditis kan forårsage forhøjede troponinniveauer (myokardieceller kan dø som følge af inflammation).
Bemærk at forskelle i den kliniske præsentation af STEMI og akut perikarditis:
- Akut perikarditis har en tendens til at ramme yngre personer.
- Den mest almindelige årsag til perikarditis er infektioner, hvilket er grunden til, at mange patienter kan rapportere symptomer, der er i overensstemmelse med virusinfektioner (især i de foregående dage).
EKG ved akut perikarditis (myokarditis)
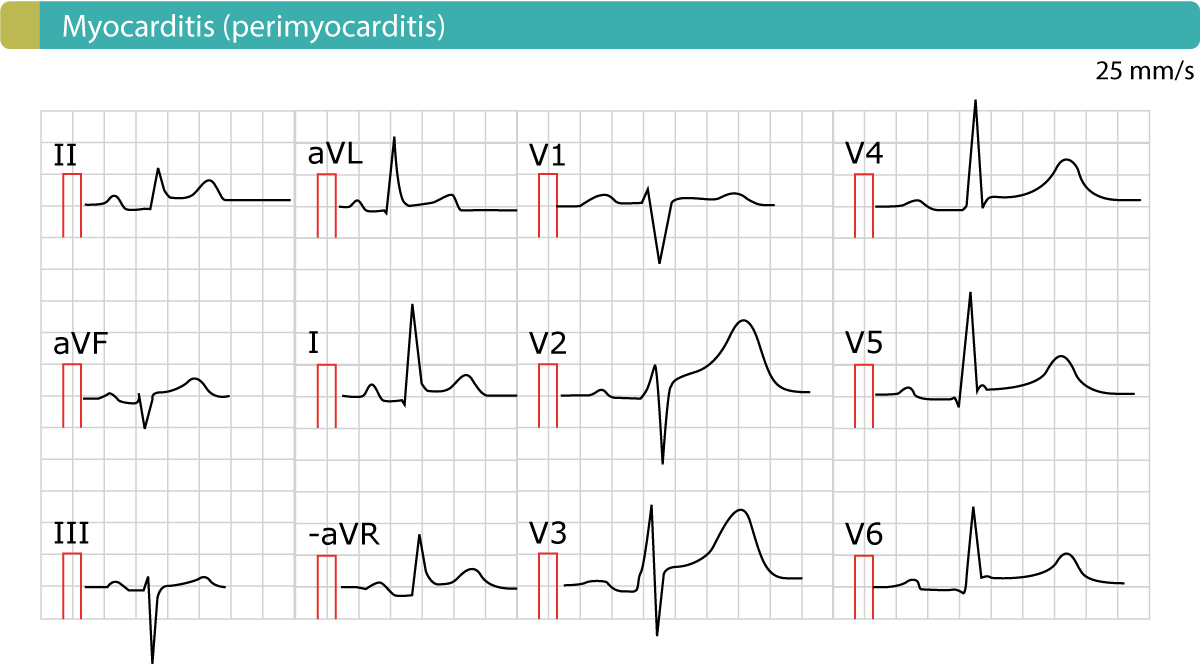
EKG’et er meget effektivt til at skelne mellem perikarditis og STEMI. Figur 2 viser et eksempel på perimyokarditis. EKG-funktioner diskuteres nedenfor.
EKG-ændringer ved akut perikarditis, myokarditis, perimyokarditis
EKG’et bruges til at diagnosticere akut perikarditis. Man skal altid udelukke den mest alvorlige differentialdiagnose, som er ST-elevationsmyokardieinfarkt (STEM). For at give læseren viden om dette emne vil vi nu diskutere karakteristika for alle EKG-forandringer, der ses ved akut perikarditis, og sammenligne dem med EKG-forandringer, der ses ved STEMI.
ST-forhøjelser ved akut perikarditis
- ST-elevationer ved akut perikarditis er generaliserede, hvilket betyder, at de forekommer i de fleste EKG-afledninger (både ekstremitetsafledninger og brystafledninger). Når en patient præsenterer sig med brystsmerter og generaliserede ST-elevationer, skal man altid mistænke akut perikarditis.
- Afledning V1 er typisk skånet for ST-elevation (dvs. afledning V1 viser normalt ikke nogen ST-elevation).
- ST-segmentet er typisk konkavt (læs om ST-segmentforhøjelser). Der kan være et indhak i J-punktet (som kan ses i afledning V4 og V5 i figur 2).
- Størrelsen af ST-elevationen er typisk <4 mm høj.
- Der er ingen reciprokke ST-depressioner.
- ST-hævninger og T-bølge-inversioner forekommer ikke samtidig.
- EKG-forandringer ved perikarditis er ret statiske og ændrer sig langsomt i løbet af flere dage til uger.
Karakteristik af ST-elevationer ved STEMI
- ST-elevationsmyokardieinfarkt (STEMI) forårsager lokaliserede ST-elevationer, hvilket betyder, at der er ST-elevationer i nogle få afledninger, som er anatomiske naboer (såkaldte contiguous leads). For eksempel forårsager STEMI inferior ST-elevationer i afledning II, III og aVF.
- ST-segmentet er typisk lige eller konvekst (læs om ST-segmentforhøjelser).
- Reciproke ST-segmentdepressioner er meget typiske for STEMI.
- ST-elevationer og T-bølge-inversioner kan forekomme samtidig ved STEMI.
- Størrelsen af ST-elevationen kan være betydeligt højere end 4 mm.
- EKG-forandringer er dynamiske ved STEMI. For eksempel kan udvikling af patologiske Q-bølger, ændringer i størrelsen af ST-elevationen, T-bølgeinversion osv. ændre sig inden for minutter til timer.
Bemærk dog, at i nogle (sjældne) tilfælde af akut myokarditis kan ST-elevationer være lokaliserede. Dette resulterer i en situation, hvor det er meget vanskeligt at udelukke STEMI på baggrund af EKG’et.
T-bølge inversioner (negative T-bølger)
ST-hævninger normaliseres langsomt ved perikarditis. Det kan tage uger, før ST-hævningerne forsvinder. Derefter følger typisk T-bølge inversion. T-bølgeinversionen kan være diskret og vare i en måned. Som nævnt ovenfor forekommer ST-elevationer og T-bølgeinversioner ikke samtidig ved perikarditis. Mere om det: Inverterede (negative) T-bølger.
Forhøjelse og sænkning af PR-segmentet
PR-segmentet påvirkes ikke ved STEMI, hvorimod akut perikarditis ofte forårsager depression af PR-segmentet. Sådanne depressioner forekommer i de fleste afledninger, bortset fra afledning V1, som ofte viser forhøjelse af PR-segmentet.
Troponinlækage ved akut perikarditis
Forhøjede troponiner er almindelige ved akut perikarditis. M. Imazio et al (Cardiac troponin I in acute pericarditis; JACC 2003) viste, at en tredjedel af patienterne havde troponinforhøjelser; i alt havde 8 % signifikant forhøjede troponinniveauer. Der var dog ingen sammenhæng mellem troponinniveau og overlevelse.
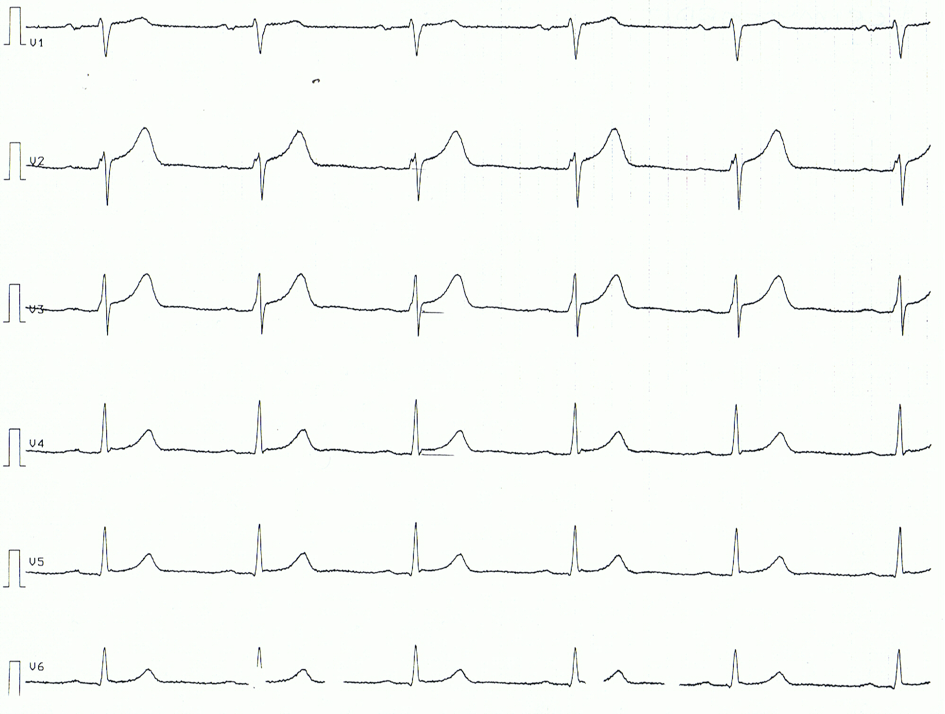
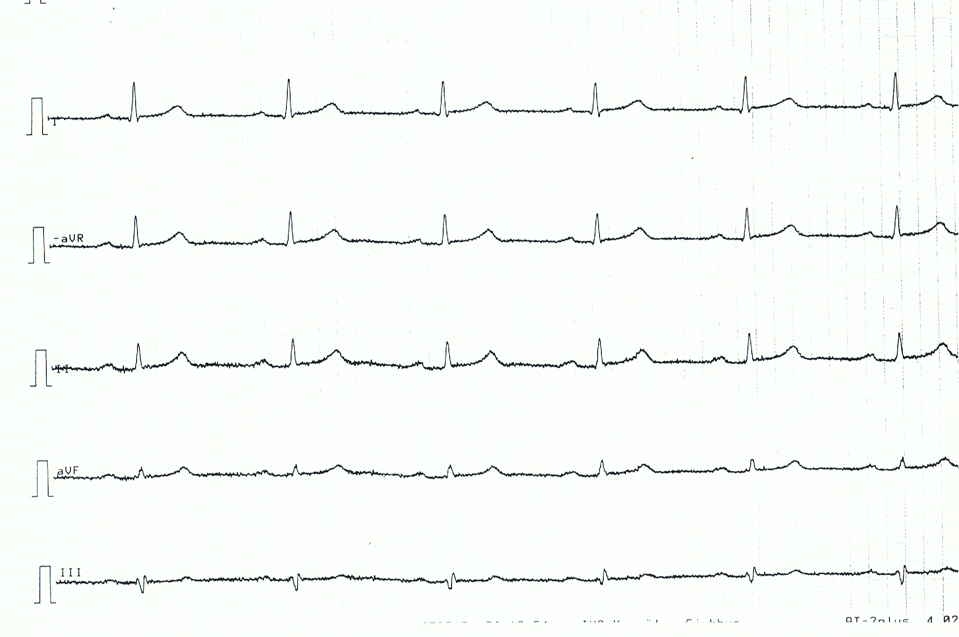
Nedenfor følger et EKG-eksempel på en patient med akut perikarditis. Bemærk, at EKG-forandringerne er ret subtile.
Relaterede emner
- EKG-forandringer ved myokardieiskæmi/infarkt: Ændringer i ST-segment og T-bølge
- ST-segmentforhøjelser ved iskæmi (infarkt) og differentialdiagnoser
- Myokardieinfarkt med ST-elevation (STEMI) uden ST-segmentforhøjelse på EKG
- Tidligt repolarisationsmønster (syndrom)
- T-bølger ved myokardieiskæmi/infarkt
