EKG ved myokardieiskæmi: iskæmiske ændringer i ST-segmentet og T-bølgen
EKG ved akut myokardieiskæmi: iskæmiske ændringer i ST-segmentet og T-bølgen
Dette kapitel diskuterer typiske og atypiske ændringer i ST-segmentet og T-bølgen under myokardieiskæmi. Der gives en grundig diskussion af de elektrofysiologiske principper, EKG-forandringer og kliniske implikationer. Læseren bør allerede være bekendt med klassifikationen af akutte koronarsyndromer. De efterfølgende kapitler vil beskæftige sig med myokardieinfarkt med ST-segmentforhøjelse (STEMI) og myokardieinfarkt uden ST-segmentforhøjelse (Non-STEMI, NSTEMI ) i detaljer. Selvom myokardieiskæmi kan påvirke alle aspekter af EKG’et – fra hjerterytme til QTc-interval – forekommer de mest fremtrædende og pålidelige EKG-forandringer i ST-segmentet og T-bølgen. Dette kapitel fokuserer primært på ST-segmentafvigelser (ST-segmentdepression, ST-segmentforhøjelse) og T-bølgeændringer.
Læseren kan med fordel se videoforedraget om ST-segmentet, J-punktet, J-60-punktet og T-bølgen for at lette forståelsen af dette kapitel.
Det normale ST-segment og T-bølgen
ST-segmentet
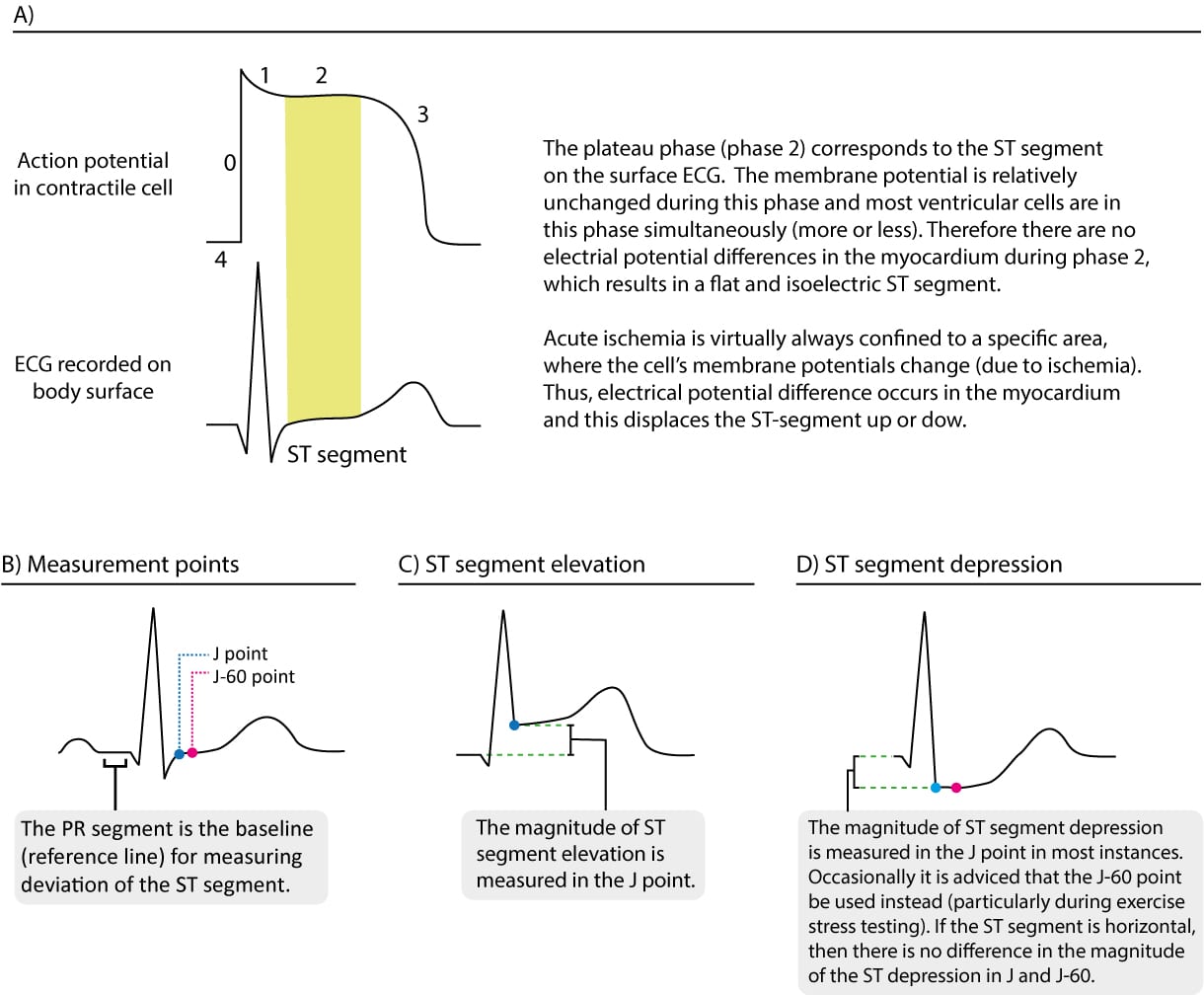
ST-segmentet repræsenterer plateaufasen (fase 2) af hjertets aktionspotentiale. Det strækker sig fra J-punktet til starten af T-bølgen (figur 1 A). Plateaufasen har en lang varighed, som gør det muligt for størstedelen af det ventrikulære myokardium at trække sig sammen samtidig. Da membranpotentialet er relativt uændret i plateaufasen, vil potentialeforskellene i myokardiet være små i denne fase. Derfor skal ST-segmentet være isoelektrisk, hvilket betyder, at det skal være fladt og på samme niveau som basislinjen (husk, at basislinjen er niveauet for PR-segmentet). Se figur 1 B.
T-bølgen
Overgangen fra ST-segmentet til T-bølgen er jævn, ligesom overgangen mellem fase 2 og 3 i aktionspotentialet (Figur 1 A). T-bølgen repræsenterer den hurtige repolariseringsfase (fase 3). T-bølgen er normalt konkordant med QRS-komplekset, hvilket betyder, at et netto positivt QRS-kompleks bør efterfølges af en positiv T-bølge og omvendt (et netto negativt QRS-kompleks efterfølges normalt af en negativ T-bølge).
Normale fund med hensyn til T-bølgens retning
- Afledning I, II, -aVR, V5 og V6 bør vise positive T-bølger hos voksne.
- Afledning aVR viser normalt en negativ T-bølge.
- AfledningIII kan lejlighedsvis vise en isoleret T-bølgeinversion. Dette betragtes som normalt, hvis naboafledningen (aVF) ikke viser T-bølgeinversion.
- Afledning aVL kan også lejlighedsvis vise en isoleret T-bølge inversion.
- Afledning aVF: positiv T-bølge, men lejlighedsvis flad.
- Afledning V1: Inverteret eller flad T-bølge er ret almindeligt, især hos kvinder. T-bølgeinversionen er i overensstemmelse med QRS-komplekset.
- Ledning V7-V9: bør vise en positiv T-bølge.
Ændringer i ST-segmentet ledsages typisk af ændringer i T-bølgen
Fordi fase 2 og fase 3 er elektrofysiologisk relaterede, ledsages ændringer i ST-segmentet typisk af T-bølgeændringer på EKG’et. Udtrykket ST-T-forandringer bruges almindeligvis i klinisk praksis til at henvise til ændringer, der forekommer i ST-T-segmentet (fra J-punktet til slutningen af T-bølgen).
Iskæmiske ST-T-forandringer
Iskæmi påvirker plateaufasen (fase 2) og den hurtige repolariseringsfase (fase 3), og derfor forårsager iskæmi ændringer i ST-segmentet og T-bølgen (ST-T-forandringer). ST-segmentet kan enten være hævet eller sænket. T-bølgen kan aftage i amplitude (fladeT-bølger), blive negativ (T-bølgeinversion) eller endda stige markant i amplitude (hyperakut T-bølge).
Hvilke af disse ST-T-forandringer, der opstår, afhænger af iskæmiens lokalisering, udstrækning og timing. For eksempel adskiller ST-T-forandringer tidligt i iskæmien sig fra dem i senere faser. Desuden kan en lang række andre tilstande forårsage lignende ST-T-forandringer, og enhver kliniker skal være i stand til at skelne mellem iskæmiske og ikke-iskæmiske ST-T-forandringer.
Myokardieiskæmi forårsager ændringer i ST-segmentet og T-bølgen (ST-T-forandringer).
- ST-segmentet kan enten være hævet eller sænket (i forhold til PR-segmentet). Dette kaldes ST-segmentforhøjelse og ST-segmentdepression.
- T-bølgen kan aftage i amplitude (fladeT-bølger), blive negativ (T-bølgeinversion) eller endda stige markant i amplitude (hyperakut T-bølge).
Måling af ST-segment-elevation og -depression på EKG
I tilfælde af ST-segment-elevation eller ST-segment-depression skal størrelsen af elevationen eller depressionen måles. ST-segmentets elevation måles fra baseline (dvs. referenceniveauet, som er niveauet for PR-segmentet) til J-punktet. J-punktet er det punkt, hvor QRS-komplekset slutter, og ST-segmentet starter (J står for junction). ST-segmentdepression måles også fra den samme baseline til J-punktet. Se figur 1, panel B, C og D. ST-segmentdepression betyder således, at J-punktet ligger under basislinjen, og ST-segmentforhøjelse betyder, at J-punktet ligger over basislinjen. Se figur 2. Hvis PR-segmentet er vanskeligt at skelne, kan man bruge TP-segmentet (linjen mellem T-bølgen og P-bølgen) som referenceniveau, men det er sjældent nødvendigt.
Elektrofysiologiske forklaringer på iskæmiske ST-T-forandringer: Skadestrømme
De elektrofysiologiske forklaringer på iskæmiske ST-T-forandringer har været debatteret siden 1909, hvor Eppinger og Rothberger for første gang beskrev iskæmiske EKG-forandringer. Der findes ingen robust teori om, hvorfor iskæmi fremkalder ST-T-forandringer. Det er dog generelt anerkendt, at iskæmi primært påvirker repolariseringen (fase 2 og fase 3), men det påvirker også hvilemembranpotentialet (fase 4) ved at gøre det mindre negativt. Iskæmi reducerer også varigheden af aktionspotentialet. Derfor vil aktionspotentialet i iskæmisk myokardium afvige fra det i ikke-iskæmisk myokardium. Forskelle i aktionspotentialet fører til elektriske potentialeforskelle mellem normalt og iskæmisk myokardium. Disse potentialeforskelle vil resultere i elektriske strømme – kaldet skadesstrømme – mellem normalt og iskæmisk myokardium under systole (på grund af ændret aktionspotentiale) og diastole (på grund af ændret hvilemembranpotentiale). Det er almindeligt accepteret, at disse skadestrømme forklarer fremkomsten af ST-segmentforhøjelser og -nedsættelser samt ændringer i T-bølgen.
De to hovedtyper af iskæmi er transmural og subendokardial iskæmi. Transmural iskæmi indebærer, at hele vægtykkelsen – fra endokardiet til epikardiet – påvirkes i det område, der forsynes af den okkluderede koronararterie. Ved subendokardial iskæmi er det kun subendokardiet, der påvirkes.
Transmural iskæmi: Myokardieinfarkt med ST-segmentforhøjelse (STEMI, STE-ACS)
Skadestrømmene ved transmural iskæmi (som manifesterer sig som STE-ACS og fører til STEMI) omdirigerer ST-vektoren, så den bliver rettet fra endokardiet til epikardiet i det iskæmiske område (figur 3). Dette fører til ST-segmentforhøjelser i de afledninger, der observerer det iskæmiske område. For eksempel indikerer ST-segmentforhøjelser i V3-V4 igangværende transmural iskæmi i den forreste væg af venstre ventrikel. Jo mere intensiv iskæmien er, jo større er ST-segmentforhøjelsen. På samme måde gælder det, at jo større det berørte område er, jo flere EKG-afledninger vil vise ST-segmentforhøjelse.
Selvom ST-segmentforhøjelser er kendetegnende for transmural iskæmi, indledes de faktisk med hyperakutte T-bølger. Disse T-bølger er symmetriske, bredt baserede og har høj amplitude. De opstår umiddelbart (inden for få sekunder) efter okklusion af kranspulsåren. Man mener, at hyperakutte T-bølger er forårsaget af øgede koncentrationer af kalium (sammen med ændringer i repolarisering) i det iskæmiske område. Hyperakutte T-bølger har en kort varighed, og de aftager inden for et par minutter, hvorefter ST-segmentet bliver forhøjet.
Da hyperakutte T-bølger er af meget kort varighed, og de opstår i det øjeblik, hvor okklusionen opstår, er det ualmindeligt at se dem i klinisk praksis. Men klinikere, der regelmæssigt ser patienter med ubehag i brystet, vil helt sikkert støde på hyperakutte T-bølger nu og da (iskæmi er en meget dynamisk proces, og nogle patienter vil udvikle en komplet okklusion, mens de overvåges). Bemærk også, at høje T-bølger (men ikke hyperakutte) kan vare ved i et par timer efter okklusionen.
Det skal også bemærkes, at EKG-afledninger, hvis udforskningselektrode er vinklet omtrent modsat af de afledninger, der viser ST-segment-hævninger, kan vise ST-segment-sænkninger. Det skyldes simpelthen, at disse afledninger registrerer den samme ST-vektor, men fra den modsatte retning. Sådanne ST-segment-sænkninger kaldes reciprokke ST-segment-sænkninger.
Subendokardiel iskæmi: Myokardieinfarkt uden ST-elevation (Non-STEMI/NSTEMI, NSTE-ACS)
Skadestrømmene ved subendokardiel iskæmi (som manifesterer sig som NSTE-ACS) omdirigerer ST-vektoren, så den bliver rettet fra epikardiet til endokardiet og tilbage igen (figur 4). Dette resulterer i ST-segment-sænkninger og T-bølge-inversioner. Men de afledninger, der viser disse EKG-ændringer, er ikke nødvendigvis tegn på det iskæmiske område. Med andre ord indikerer ST-segmentdepressioner eller T-bølgeinversioner i afledning V3-V4 ikke, at iskæmien er placeret anteriort. Det følger heraf, at ST-segmentdepressioner og T-bølgeinversioner ikke kan lokalisere det iskæmiske område.