Principper for pædiatrisk og neonatal EKG-tolkning
Pædiatrisk og neonatal EKG-tolkning følger de samme principper som EKG-tolkning hos voksne, men der er vigtige forskelle. Disse forskelle kan i høj grad forklares med de dramatiske fysiologiske og anatomiske ændringer, der finder sted i spædbarns- og barndommen. De mest dramatiske ændringer sker i løbet af det første leveår. Elektrokardiogrammet (EKG) udvikler sig parallelt med hjertets skiftende anatomi og fysiologi. EKG-amplituder, -intervaller og -bølgeformer er derfor forskellige hos børn, og der er markante aldersvariationer gennem hele barndommen. Klinikere, der arbejder med pædiatrisk og neonatal pleje, skal have viden om aldersrelaterede variationer i EKG’et samt hjertesygdomme, der kan påvirke spædbørn og børn.
Fysiologisk og anatomisk udvikling i spædbarns- og barndomsperioden
Hos voksne er venstre ventrikel betydeligt større end højre ventrikel. Det er resultatet af ventriklens tilpasning til den modstand, som ventriklerne skal overvinde. Venstre ventrikel skal overvinde trykket i aorta og det systemiske kredsløb (normalt 120 mmHg hos voksne). Højre ventrikel skal overvinde trykket i lungekredsløbet (normalt 15 mmHg hos voksne). Trykket i det systemiske kredsløb er derfor mange gange større end trykket i lungekredsløbet, hvilket forklarer, hvorfor venstre ventrikel er meget større (ventrikelvolumen og muskelmasse) end højre ventrikel. Se figur 1.
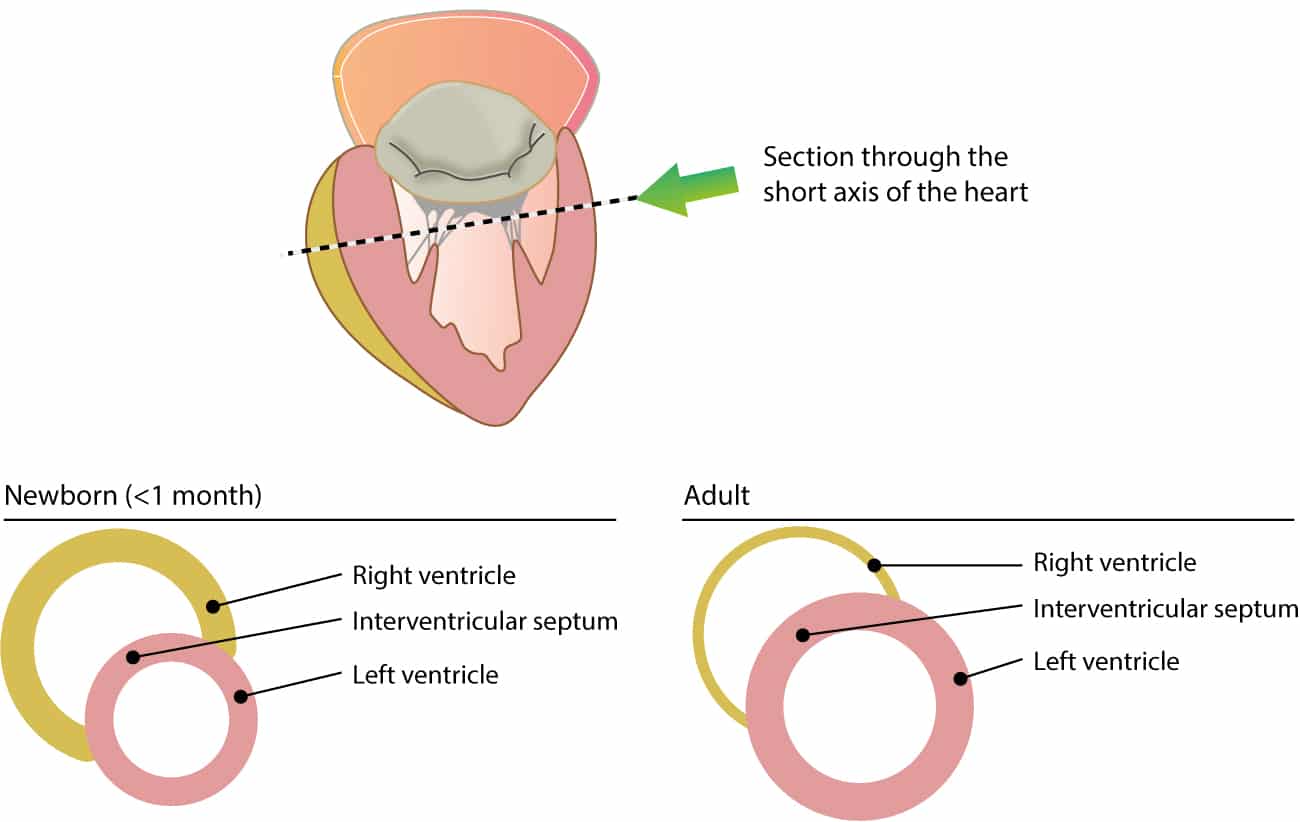
Da venstre ventrikel hos voksne er meget større end højre ventrikel, dominerer QRS-komplekserne fuldstændigt af de elektriske strømme, der genereres af venstre ventrikel. Dette forklarer, hvorfor afledning V4-V6 normalt viser store R-bølger hos voksne (se Det normale EKG).
Det føtale kredsløb
I fosterperioden og den første levemåned er den højre ventrikel større end den venstre ventrikel. Det skyldes, at højre ventrikel pumper blod mod større modstand sammenlignet med venstre ventrikel. For at forstå dette kræves viden om fosterets kredsløb, som er illustreret i figur 2.
Fosteret får iltet blod fra moderkagen via vena cava inferior. Blodet i vena cava inferior fortsætter til højre atrium. I mellemtiden kommer iltfrit blod i vena cava superior (som returnerer blod fra hovedet og de øvre lemmer) også ind i det højre atrium. Oxygeneret og deoxygeneret blod blandes derefter i højre atrium. Hos fosteret er der en åbning – nemlig foramen ovale – mellem højre og venstre atrium. Det meste af blodet i højre atrium strømmer gennem foramen ovale ind i venstre atrium. Blodet fortsætter fra venstre atrium ind i venstre ventrikel, og derfra pumpes det ind i aorta (dvs. det systemiske kredsløb). Bemærk, at blodet også strømmer fra højre atrium til højre ventrikel, hvorfra det pumpes ind i lungepulsåren. Hos fosteret er der en shunt kaldet ductus arteriosus , som forbinder lungearterien og aorta. Da modstanden i lungekredsløbet er høj, vil størstedelen af det blod, der kommer ind i lungearterien, blive shuntet gennem ductus arteriosus til aorta.
Det er vigtigt at bemærke, at belastningen af højre ventrikel er større end belastningen af venstre ventrikel i fosterperioden. Dette forklares med konfigurationen af fosterets kredsløb; lungemodstanden er høj (hvilket betyder, at modstanden i lungearterien er høj), mens modstanden i det systemiske kredsløb (og dermed aorta) er relativt lav.
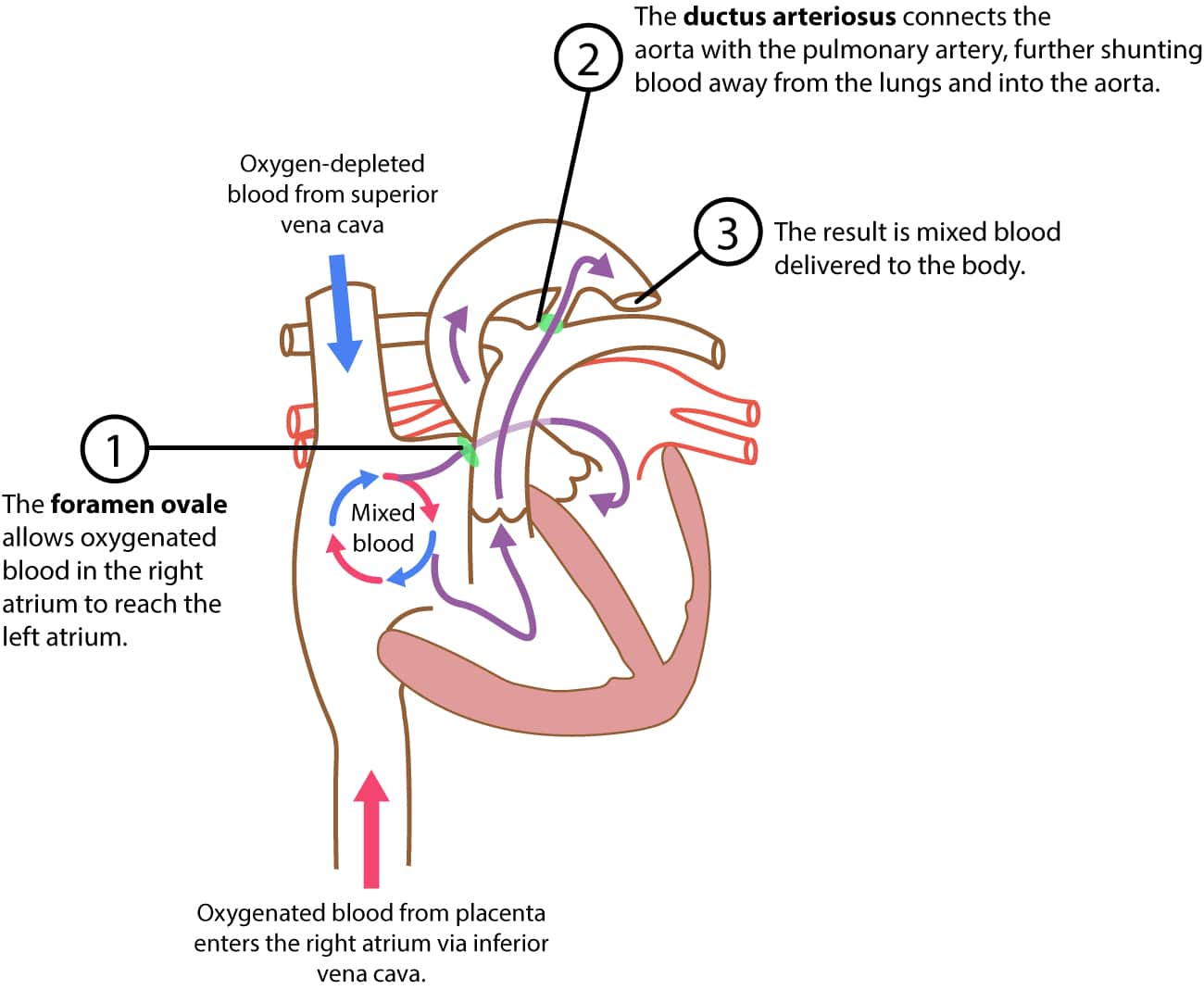
Derfor er den højre ventrikel større end den venstre ventrikel i fosterperioden. Hos fosteret såvel som hos den nyfødte domineres QRS-komplekset af elektriske strømme, der genereres af højre ventrikel. Store R-bølger i afledning V1-V3 er derfor normale. Højre ventrikels dominans forklarer også, hvorfor hjertets elektriske akse er mere højreorienteret hos nyfødte.
Det postnatale kredsløb
Kredsløbet gennemgår dramatiske ændringer efter fødslen. Modstanden (trykket) i lungekredsløbet falder straks, når barnet tager sin første indånding, og dermed falder belastningen af højre ventrikel hurtigt. Ductus arteriosus lukker, hvilket resulterer i øget perfusion i lungekredsløbet.
Modstanden i det systemiske kredsløb øges, hvilket resulterer i øget belastning af venstre ventrikel. I en alder af 1 måned er venstre ventrikel større end højre ventrikel. I en alder af 6 måneder er proportionerne (mellem højre og venstre ventrikel) sammenlignelige med dem, der ses hos voksne.
- Funktionel lukning af foramen ovale tager normalt et par minutter til 24 timer. Den anatomiske lukning sker senere. Trykket i højre atrium kan variere i løbet af de første dage efter fødslen, hvilket kan forklare shuntning af blod gennem foramen ovale i løbet af de første dage.
- Ductus arteriosus lukkes helt inden for få dage efter fødslen.
- Lungemodstanden falder langsomt, så trykket i højre ventrikel er på 25 % af trykket i venstre ventrikel efter 4 til 6 uger.
Som beskrevet ovenfor gennemgår fosterets kredsløb bemærkelsesværdige forandringer efter fødslen. Processen er dog sårbar. Enhver neonatal tilstand med hypoxi eller acidose kan forstyrre tilpasningsprocessen. Hypoxi og acidose forhindrer vasodilatation i lungekredsløbet. Dette resulterer i vedvarende pulmonal hypertension, som kan forårsage fortsat shuntning af blod gennem foramen ovale (fra højre atrium til venstre atrium). Fordi en sådan shuntning indebærer en omgåelse af lungerne, vil der opstå cyanose.
EKG-intervaller er proportionale med myokardiemassen
Fordi barnets hjerte er lille sammenlignet med voksne, har det færre myokardieceller til at depolarisere og repolarisere. Det forklarer, hvorfor alle EKG-intervaller (PR-interval, QRS-varighed, QTc-interval osv.) er betydeligt kortere hos børn. Efterhånden som hjertet vokser, øges disse intervaller også.
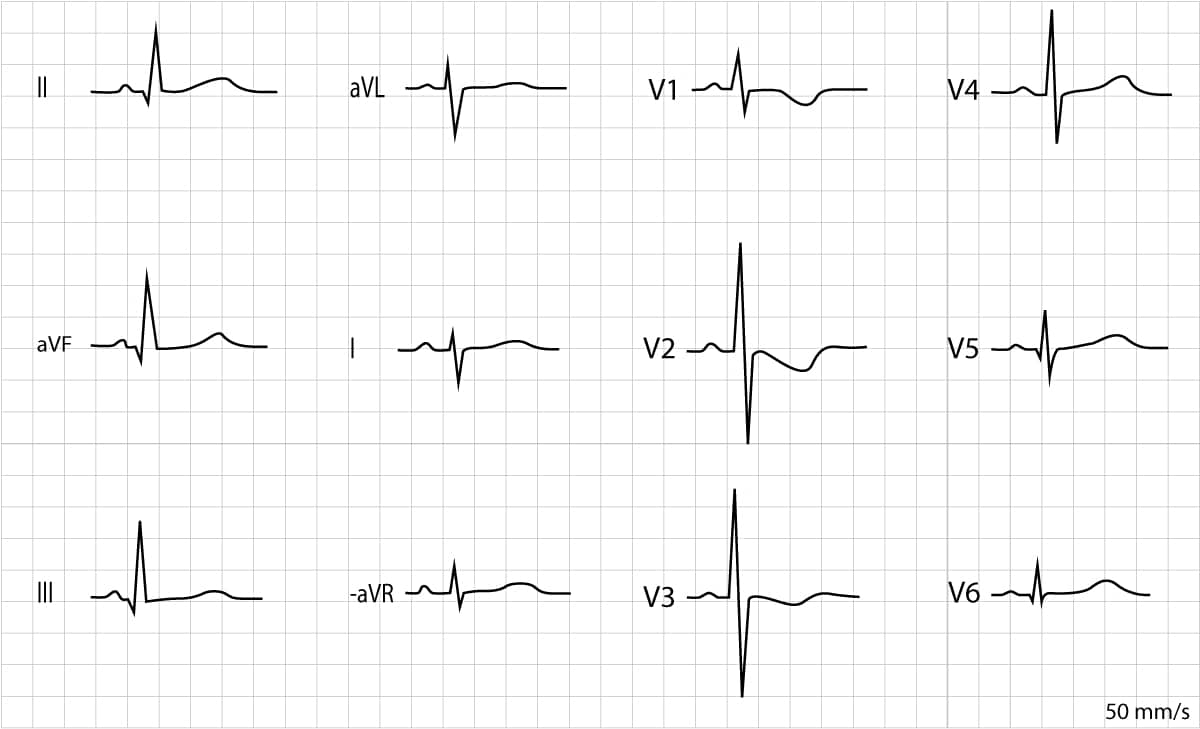
Figur 3 viser et EKG optaget hos en 8 dage gammel kvinde. Den elektriske akse afviger mod højre (negativ QRS i afledning I og positiv QRS i afledning II). R-bølger er fremtrædende i afledning V1, V2 og V3. Der er negative T-bølger i V1-V3, som også er normale. Der er Q-bølger i afledningerne for de nedre lemmer (II, aVF og III) og i de laterale brystafledninger (V5, V6).
Normale værdier (referenceværdier) for EKG hos neonatale og pædiatriske patienter
Der findes mange databaser og publikationer om normalværdier hos voksne. Der er dog kun få undersøgelser af den pædiatriske population. Det er uheldigt, da referenceværdier spiller en central rolle i pædiatrisk EKG-tolkning. Klinikere har traditionelt brugt normalværdier udgivet i 1979 (Davignon et al) og i 2001 (Rijnbeek et al). European Society for Cardiology anbefaler, at normalværdier publiceret af Davignon et al bruges til neonatal EKG-tolkning, da Rijnbeek et al inkluderede for få børn yngre end 30 dage. For børn i alderen 30 dage eller ældre kan både Rijnbeek et al og Davignon et al bruges. Forskellen mellem disse to er dog lille, og begge er beskrevet i detaljer nedenfor (se Normale værdier for pædiatrisk og neonatal EKG-tolkning).
Indikationer for EKG hos børn (neonatale og pædiatriske patienter)
- Synkope
- Kramper
- Kardiopulmonale symptomer under træning
- Dårlig fysisk præstation
- Medikamentel bivirkning eller forgiftning
- Takykardi (takyarytmi)
- Bradykardi (bradyarytmi)
- Cyanose
- Hjertesvigt
- Hypotermi
- Ubalance i elektrolytter
- Kawasakis sygdom
- Reumatisk hjertesygdom
- Myokarditis, perikarditis, perimyokarditis
- Hjernerystelse
- Medfødt hjertesygdom
- Overvågning af vitale parametre
- Postoperativ overvågning
