Tilgang til patienter med brystsmerter: differentialdiagnoser, behandling og EKG
Tilgang til patienter med brystsmerter: differentialdiagnoser, evaluering og behandling
Brystsmerter er et af de mest almindelige symptomer på akutafdelingen og i den primære sundhedspleje. Årsagen (ætiologien) til brystsmerter varierer alt efter alder, køn, risikofaktorer, type af symptomer osv. Brystsmerter er et af de mest nuancerede symptomer i klinisk praksis, og det er afgørende at kunne skelne mellem godartede og alvorlige ætiologier. Når man møder en patient med brystsmerter, er den primære opgave derfor at udelukke eller verificere følgende potentielt livstruende årsager til brystsmerter:
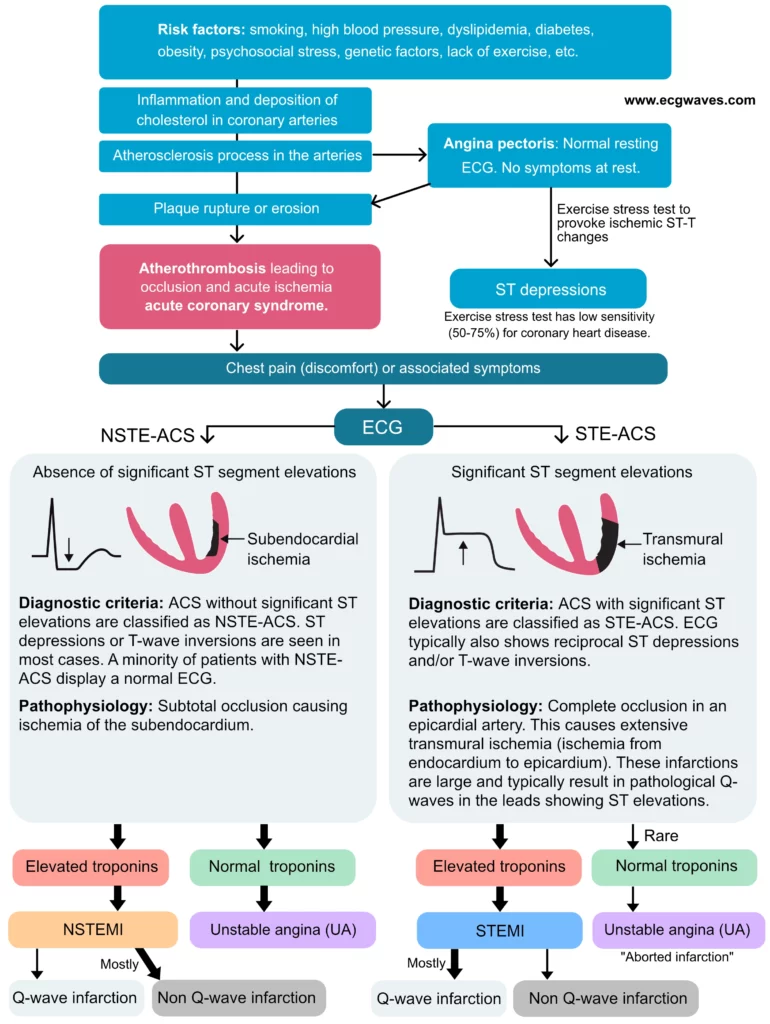
- Iskæmisk hjertesygdom: stabil angina pectoris, ustabil angina pectoris, akut myokardieinfarkt (AMI). Bemærk, at ustabil angina pectoris og akut myokardieinfarkt er kategoriseret under akutte koronare syndromer (ACS).
- Aortadissektion
- Pneumothorax
- Lungeemboli
- Mediastinitis (sjælden tilstand)
Ud over disse fem tilstande er der mange andre årsager til brystsmerter, men de andre årsager er enten subakutte eller ikke-akutte. Anamneseoptagelsen skal være systematisk og præcis, fordi anamnesen i sig selv ofte er tilstrækkelig til at stille en diagnose eller identificere nogle få sandsynlige diagnoser. Tabellen nedenfor viser en systematisk anamnese hos patienter med brystsmerter (ubehag i brystet) eller andre symptomer, der tyder på de fem ovennævnte tilstande. Det er vigtigt, at anamnese og fysisk undersøgelse udføres systematisk og omhyggeligt uden at forsinke tiden til behandling.
Anamnese, fysisk undersøgelse, EKG og laboratorietest er hjørnestenene i behandlingen af patienter med brystsmerter. En 12-afleders EKG-optagelse skal registreres og fortolkes inden for 10 minutter efter ankomst til hospitalet. EKG’et skelner mellem akut koronarsyndrom med ST-elevation (STE-ACS) og akut koronarsyndrom uden ST-elevation (NSTE-ACS). Opdelingen i STE-ACS og NSTE-ACS har store konsekvenser for håndteringen og behandlingen af patienter med akut koronarsyndrom. Desuden skal klinikere afklare, om EKG’et blev optaget under brystsmerter, da et EKG uden tegn på iskæmi under brystsmerter i princippet udelukker myokardieiskæmi som årsag til smerterne. Se Den iskæmiske kaskade for detaljer.
Anamnese hos patienter med brystsmerter (ubehag i brystet)
| PARAMETER FOR ANAMNESE | SPØRGSMÅL | KOMMENTARER |
|---|---|---|
| Risikofaktorer for de 5 alvorlige ætiologier | Familiehistorie (fokus på iskæmisk hjertesygdom, aortadissektion, lungeemboli, pneumothorax). Forhøjet blodtryk. Rygning. Dyslipidæmi (hyperlipidæmi). Fedme og/eller diabetes. Psykosocial stress. Alkoholmisbrug. Fysisk inaktivitet. Usund kost. Cerebral/perifer vaskulær sygdom. Kræft. | Akutte koronare syndromer giver symptomer allerede i hvile. Stabil iskæmisk hjertesygdom giver ikke symptomer i hvile, medmindre stenosen er så alvorlig, at myokardiets iltbehov ikke kan opfyldes selv i hvile. Iskæmiske brystsmerter fremkaldes lettere efter et måltid, fordi fødeindtagelse omfordeler blod til mave-tarmkanalen, hvilket reducerer blodtilgængeligheden i hjertet. Symptomer på iskæmisk hjertesygdom er generelt ikke relateret til kropsposition eller åndedræt. |
| Udløsende faktorer | Symptomer udløst af bevægelse/anstrengelse (hvilket niveau af bevægelse)? Symptomer i hvile? Er symptomerne lettere at fremkalde efter et måltid? Symptomer fremkaldt af (eller efter en periode med) stress? Symptomer relateret til kropsposition eller åndedræt? | Iskæmiske brystsmerter beskrives normalt som et tryk, en klemme eller en knusende fornemmelse over prækordiet og kan stråle ud i nakken, skulderen, kæben, ryggen, den øvre del af maven og venstre eller højre arm. |
| Begyndelse og udvikling | Hvordan starter symptomerne (pludseligt eller gradvist)? Hvornår bemærkede patienten første gang symptomerne, og hvordan har symptomerne udviklet sig over tid? | Ved stabil iskæmisk hjertesygdom er symptomerne typisk ikke til stede i hvile, men de opstår under træning, når iltbehovet i myokardiet øges. Iskæmiske brystsmerter begynder typisk gradvist og når et maksimum inden for få minutter, og hvis smerterne aftager, sker det gradvist. Nogle patienter med akut koronarsyndrom har en etableret diagnose af iskæmisk hjertesygdom, mens andre aldrig har haft nogen symptomer, før de udviklede det akutte koronarsyndrom. Ved stabil iskæmisk hjertesygdom har symptomerne en tendens til at forværres over tid, hvilket betyder, at de opstår ved lavere træningsniveauer og er mere alvorlige. Dette tager normalt måneder eller år at udvikle. |
| Lokalisering af smerter | Hvor er smerten lokaliseret? Diffus eller tydelig placering? Udstråler smerten til venstre? Mere alvorlige i venstre side? | Iskæmisk hjertesygdom forårsager typisk diffuse smerter over et bredt område af den forreste brystvæg (smerterne er ikke lokaliserede). Iskæmisk hjertesygdom har også en tendens til at give smerter, der stråler ud i venstre arm, nakke, skulder eller kæbe. Patienterne rapporterer typisk, at smerterne er kraftigere i venstre side af brystet. |
| Smertens kvalitet | Beskriv typen af smerte (tryk/krampe/knusning, skærende, brændende osv.). | Iskæmiske brystsmerter beskrives normalt som et tryk, en klemme eller en knusende fornemmelse på tværs af prækordiet og kan stråle ud i nakken, skulderen, kæben, ryggen, den øvre del af maven og venstre eller højre arm. |
| Associerede symptomer | Smerteudstråling til arm, nakke, kæbe eller ryg? Koldsved? Angst og uro? Kvalme eller opkastninger? Presynkope / synkope? Hjertebanken? Dyspnø? Reflux? Feber? | Iskæmiske brystsmerter forårsager symptomer fra det autonome nervesystem, især diaforese (svedtendens), kvalme og opkastning. Dyspnø tyder på enten en kardial eller pulmonal ætiologi. Presynkope/synkope tyder på enten en kardial eller pulmonal ætiologi. Hjertebanken tyder på enten en kardial eller pulmonal ætiologi. |
| Lindrende faktorer | Lindres smerterne af hvile? Lindres smerterne af nitroglycerin? | Iskæmiske brystsmerter lindres typisk ved hvile og ved indgift af nitroglycerin. Disse karakteristika er dog ikke specifikke for iskæmiske brystsmerter. |
| Hyppighed af symptomer | Hvor mange episoder med brystsmerter? Hvornår var den værste/længste episode og dens varighed? Øget hyppighed og/eller intensitet sidste måned? Tidspunkt for den seneste episode? | Myokardieinfarkt opstår efter 20 minutters svær iskæmi. Det kan tage op til 6 timer, før troponinniveauet stiger markant efter et myokardieinfarkt, og derfor er troponinresultaterne ikke afgørende før 6 timer efter den sidste smerteepisode. Så hvis der er gået 6 timer siden den sidste smerteepisode, vil troponintesten kunne afgøre, om patienten har udviklet et myokardieinfarkt. Hos patienter med stabil iskæmisk hjertesygdom tyder øget hyppighed og/eller intensitet af symptomerne den sidste måned på, at de har udviklet ustabil angina pectoris (som er et akut koronart syndrom). |
| Andet | Nylige infektioner (især luftvejsinfektion)? Traume i brystet? Kraftig fysisk anstrengelse? | Alt dette tyder på ikke-iskæmiske årsager. |
| Alarmerende tegn | Alvorlige smerter. Påvirket generel fremtoning. Skærende smerter og/eller rygsmerter. Morfinresistente smerter. Diabetikere, ældre og kvinder. Epigastralgi. Lungeødem. | Stærke smerter øger sandsynligheden for alvorlige ætiologier. Hvis patientens generelle udseende er påvirket, øger det sandsynligheden for alvorlige ætiologier. Skærende smerter og/eller rygsmerter (især hvis de har bevæget sig ned langs brystkassen) tyder på aortadissektion. Morfinresistente smerter tyder på alvorlige ætiologier. Diabetikere, ældre og kvinder kan have atypiske symptomer, og derfor skal angina-ækvivalenter (dyspnø, svedtendens, ekstrem træthed, atypisk smerte) vurderes. Hos ældre er dyspnø lige så almindeligt som angina ved akut myokardieinfarkt. Bemærk, at epigastralgi kan være forårsaget af inferior myokardieinfarkt. Lungeødem. |
Sværhedsgraden af symptomerne hos patienter med angina pectoris bør klassificeres i henhold til Canadian Cardiovascular Society (CCS):
| Grad I | Almindelig fysisk aktivitet forårsager ikke angina, som f.eks. at gå og gå op ad trapper. Angina med anstrengende eller hurtig eller langvarig anstrengelse på arbejde eller i fritiden. |
| Grad II | Let begrænsning af almindelig aktivitet. At gå eller gå på trapper hurtigt, at gå op ad bakke, at gå eller gå på trapper efter måltider eller i kulde eller vind eller under følelsesmæssig stress eller kun i løbet af få timer efter opvågning. At gå mere end at blokke i niveau og gå op ad mere end en almindelig trappe i normalt tempo og under normale forhold. |
| Grad III | Markant begrænsning af almindelig fysisk aktivitet. At gå en eller to blokke i niveau og gå op ad en trappe under normale forhold og i normalt tempo. |
| Grad IV | Manglende evne til at udføre fysisk aktivitet uden ubehag, anginasyndrom kan være til stede i hvile. |
Karakteristika ved forskellige årsager til brystsmerter
Iskæmiske brystsmerter: angina pectoris og akutte koronare syndromer
Iskæmiske brystsmerter forårsager diffust ubehag over et bredt område af den forreste brystvæg. Smerten er typisk ikke lokaliseret og beskrives som et tryk, en krampe eller en knugende fornemmelse. Smerterne kan stråle ud i begge arme, nakken, ryggen eller skulderen. Udstråling til armene når sjældent ud til fingerspidserne. Disse symptomer er mere alvorlige, når iskæmien forårsager myokardieinfarkt. Åndenød (dyspnø) ledsager ofte ubehag i brystet, og nogle patienter kan have svært ved at skelne mellem disse symptomer.
Flere faktorer påvirker de symptomer, der præsenteres. Kvinder, ældre og personer med diabetes har ofte atypiske symptomer; især kan disse tre grupper kun have dyspnø. Hos ældre med akut myokardieinfarkt er dyspnø faktisk lige så almindeligt som ubehag i brystet. Desuden rapporterer kvinder med akut myokardieinfarkt oftere end mænd om rygsmerter, nakkesmerter og kæbesmerter.
Stabil angina pectoris og akut koronarsyndrom adskiller sig på flere punkter, som nu er afklaret.
- Angina pectoris: Angina pectoris er en diffus smerte over den forreste brystvæg. Den beskrives som et tryk, en krampe eller en knugende fornemmelse. Angina pectoris diagnosticeres, når den iskæmiske hjertesygdom er stabil, hvilket betyder, at symptomerne kun opstår i situationer med øget myokardiebelastning, og at symptomerne aftager, når belastningen vender tilbage til det normale. Det mest typiske scenarie er angina pectoris fremkaldt af bevægelse og mental stress. Begge disse scenarier øger hjertefrekvensen og arbejdsbelastningen, hvilket efterfølgende forårsager iskæmi. Ved stabil angina pectoris skal symptomerne aftage inden for få minutter efter hvile eller efter indgift af nitroglycerin. Ellers er tilstanden ikke stabil. Angina pectoris fremkaldes lettere af kulde. Nogle patienter har angina pectoris på grund af vasospasmer i kranspulsårerne, men det er betydeligt mindre almindeligt end åreforkalkning.
- Ustabil angina pectoris: Ustabil angina pectoris defineres som angina pectoris, der har ændret sig og er blevet forværret for nylig (op til 30 dage). Tre scenarier definerer typisk som ustabil angina pectoris: (1) angina pectoris i hvile eller ved minimal anstrengelse, der varer 10 minutter eller længere; (2) nyopstået angina pectoris med stærke smerter; (3) angina pectoris, der er blevet forværret ved at blive hyppigere, mere alvorlig og med længere varighed. Nitroglycerin har utilstrækkelig effekt. Patienter med ustabil angina pectoris har en betydelig risiko for at udvikle akut myokardieinfarkt. Ustabil angina pectoris og alle typer akut myokardieinfarkt kategoriseres som akutte koronare syndromer (ACS); deres underliggende ætiologi er den samme, nemlig en sprængt aterosklerotisk plak.
- Akut myokardieinfarkt (AMI): Smerten ligner ustabil angina pectoris, men er mere alvorlig. Varigheden er stort set altid længere end 15 minutter, men kortere end 12 timer. Autonome symptomer som kvalme, diaforese osv. er meget almindelige.
Klassificering af akut koronarsyndrom (akut myokardieinfarkt) fremgår af følgende figur.
Perikarditis og perimyokarditis
- Perikarditis kan også forårsage brystsmerter på den forreste brystvæg; smerteområdet varierer fra størrelsen på en mønt til en hånd.
- Smerterne er ofte forbundet med vejrtrækning. Dybe vejrtrækninger forværrer typisk smerterne.
- Smerterne lindres ofte ved at læne sig frem eller til venstre side.
- Intensiteten af smerterne kan meget vel svare til smerterne ved ACS.
Gastrointestinale brystsmerter
- Kan også være placeret på den forreste brystvæg.
- Beskrives som et tryk eller en brændende fornemmelse.
- Kan forværres ved fysisk anstrengelse og lindres ved fødeindtagelse.
- Nitroglycerin kan lindre smerter forårsaget af spasmer i spiserøret.
- Mavesår lindres af syrehæmmere.
- Refluksøsofagitis lindres ved at stå op eller drikke mælk.
- Øsofagitis og spasmer i spiserøret kan efterligne smerterne ved myokardieiskæmi.
Lungesmerter i brystet
- Alvorlig lungebetændelse kan forårsage brystsmerter, der er korreleret med vejrtrækning.
Muskuloskeletale brystsmerter
- Muskuloskeletale brystsmerter kan sidde hvor som helst på brystvæggen og ryggen.
- Smerten er normalt skarp, typisk relateret til kropsposition og intermitterende.
- Tietzes syndrom bør overvejes. Det er en godartet betændelse i en eller flere af brystbruskene. Brystsmerterne ledsages af ømhed og hævelse af den berørte brusk. Bruskene er normalt ømme ved palpering, og smerterne forværres ved vejrtrækning. Selvom det kan være meget smertefuldt, anses Tietzes syndrom for at være et godartet syndrom, der normalt forsvinder i løbet af 3 måneder.
- Spondylitis kan give rygsmerter, hvis den sidder i brysthvirvlerne.
- Ribbensbrud forårsager brystsmerter, som korrelerer med vejrtrækningen. Palpering fremkalder stærke smerter. Smerterne aftager gradvist inden for 3 uger.
Vaskulære brystsmerter (aortadissektion)
Aortadissektion kan undertiden give symptomer, som ikke kan skelnes fra akut myokardieinfarkt. Symptomerne afhænger også af, hvor dissektionen stammer fra, og om den fortsætter med at dissekere. Sammenlignet med akut myokardieinfarkt beskrives smerten oftere som en rivende, flænsende eller skærende smerte, der stråler ud i nakken eller ned ad ryggen. Smerterne er meget stærke og resistente over for morfin, medmindre der gives høje doser. Åndenød er meget almindelig, og det samme er autonome symptomer som bleghed, diaforese og kvalme. Især neurologiske symptomer er ret specifikke for aortadissektion; dissektionen kan forårsage okklusion af store arterier, der forsyner både hjerne-, mave- og ekstremitetscirkulationen. Således kan neurologiske, abdominale og perifere smerter ses under aortadissektion.
Hjerte-neurose
Angst og stress kan forårsage brystsmerter. Mange personer med brystsmerter er bekymrede for, at deres symptomer kan skyldes myokardieinfarkt, hvilket forværrer deres symptomer yderligere. Smerterne sidder som regel til venstre, og de forværres i perioder med stress eller angst. Ofte har smerterne en ret præcis placering til venstre; patienterne har en tendens til at pege med en finger mod det sted, hvor smerterne sidder. Symptomerne er ikke relateret til bevægelse. Nogle patienter oplever også hjertebanken, hyperventilation, dyspnø og uregelmæssige hjerteslag.
Fysisk undersøgelse
En komplet fysisk undersøgelse er altid berettiget. Der bør dog lægges vægt på følgende parametre:
- Almen fremtoning – Ethvert tegn på påvirket almen fremtoning kan indikere, at den underliggende årsag er alvorlig.
- Hjertefrekvens – Hjertefrekvensen skelner ikke mellem differentialdiagnoserne, men den skal vurderes for at evaluere kredsløbsstatus.
- Blodtryk – Blodtrykket bør måles i begge arme, hvis der er mistanke om aortadissektion. En trykforskel (mellem venstre og højre arm) på mere end 15 mmHg øger mistanken om aortadissektion.
- Iltmætning
- Åndedrætsfrekvens
- Kropstemperatur
- Tegn på hjertesvigt
- Undersøg og palper brystvæggen. Afklar, om smerten er relateret til palpation, rotation af torsoen eller andre kropsstillinger, armbevægelser osv.
EKG-forandringer ved iskæmi/infarkt
EKG-forandringer ved myokardieiskæmi og -infarkt er allerede blevet diskuteret. Kort fortalt tyder følgende EKG-forandringer på myokardieiskæmi eller -infarkt.
- Forhøjelse af ST-segmentet (STEMI)
- Sænkning af ST-segmentet (NSTEMI)
- T-bølgeforandringer: flade T-bølger, inverterede T-bølger, hyperakutte T-bølger
- Patologiske Q-bølger, QS-kompleks, patologisk R-bølgeprogression, fragmenteret QRS-segment
- Nyt venstre grenblok (LBBB)
- Nye arytmier (både bradykardi og takykardi)
- Nye ledningsdefekter
Hvis det er muligt, skal EKG’et optages under igangværende brystsmerter. Grunden til dette er, at brystsmerter, der ikke fremkalder iskæmiske EKG-forandringer, ikke er forårsaget af myokardieiskæmi/infarkt (se Den iskæmiske kaskade). Et EKG uden tegn på iskæmi, der er optaget under brystsmerter, udelukker således myokardieiskæmi som den underliggende årsag til symptomerne. Desuden er det vigtigt at sammenligne det aktuelle EKG med en tidligere optagelse, hvis en sådan er tilgængelig.
Det anbefales, at EKG’et gentages med 5-15 minutters mellemrum (selv på skadestuen). Myokardieiskæmi er en dynamisk proces, og 60 % af de iskæmiske episoder, der opdages med EKG, er asymptomatiske.
Overvej yderligere EKG-afledninger, hvis der er mistanke om posterior (posterolateral) myokardieinfarkt eller højre ventrikelinfarkt.
Laboratorieundersøgelser
Troponin T eller troponin I bruges til at påvise myokardienekrose (se Diagnostiske kriterier for akut myokardieinfarkt). Det kan tage op til 6 timer, før troponinniveauet stiger markant efter et akut myokardieinfarkt. Derfor er troponinprøver ikke afgørende før 6 timer efter den sidste episode med brystsmerter. I klinisk praksis tages der troponinprøver ved ankomsten og 6 timer senere. En tredje prøve kan tage 24 timer efter overlevelse. Blodlipider og glukose skal altid analyseres. D-dimer analyseres kun, hvis der er mistanke om lungeemboli.
Radiologiske undersøgelser
Røntgen af brystkassen er generelt ikke indiceret. Det kan dog overvejes, hvis der er mistanke om pneumothorax, pleuritis, lungebetændelse eller hjertesvigt.
Computertomografi (CT) er indiceret, hvis der er mistanke om aortadissektion eller lungeemboli. Moderne CT-protokoller er i stand til at belyse begge disse differentialdiagnoser.
Ekkokardiogram, herunder en vurdering af aorta, anbefales og kan være vejledende for både diagnostik og behandling.
Risikostratificering af patienter med akut koronarsyndrom (AKS)
Brug evidensbaserede risikomodeller til at estimere risikoen for infarkt og død.
- GRACE: www.outcomes-umassmed.org/grace
- TIMI: www.timi.org
